PROMOȚIE EMG - NCS
- Electromiografie (EMG) fără ac — 400 lei
- Electromiografie (EMG) cu ac — 450 lei
Promoție valabilă până la 01.12.2026
Pentru informații suplimentare, ne puteți contacta la numărul de telefon 021 9979 sau pe adresa de email programari@clinicaeminescu100.ro .

Medic Primar de Medicina Interna Veronica Pop
Informatie medicala publicata la data de 27.04.2026 de Medic Primar Medicina Interna Veronica Pop
- � Notă importantă pentru cititor: Acest articol are caracter exclusiv informativ și de popularizare a cunoașterii medicale. El nu înlocuiește, sub nicio formă, un consult medical de specialitate. Dacă recunoașteți simptomele descrise în textul de față sau dacă aveți diabet zaharat, adresați-vă medicului dumneavoastră curant sau unui specialist neurolog. Numai un medic specialist poate stabili un diagnostic corect și poate recomanda un tratament adecvat situației dumneavoastră individuale.
Există o ironie cruntă la inima neuropatiei diabetice: boala poate fi deja avansată atunci când pacientul aude prima dată că o are. Nervii se deteriorează tăcut, fără să „strige”, uneori ani de zile. Și tocmai pentru că nu doare — sau pentru că durerea e ciudată, greu de descris, ușor de pus pe seama oboselii sau a vârstei — semnalele de alarmă trec neobservate. Jumătate din pacienții cu neuropatie diabetică nu știu că o au. Dar boala avansează, cu sau fără știrea lor, sculptând o vulnerabilitate invizibilă la nivelul tălpilor, al inimii, al echilibrului — o vulnerabilitate care poate transforma o simplă tăietură în amputație, o simplă schimbare de poziție în leșin, o noapte în coșmar de arsuri și furnicături.[^1]
Acest articol vorbește despre șase simptome concrete — unele evidente, altele subtile, toate semnificative — pe care sistemul nervos al unui pacient diabetic le transmite atunci când glucoza i-a pus nervii sub asediu. Recunoașterea lor timpurie deschide o fereastră de acțiune care, o dată închisă, nu mai poate fi redeschisă.
Ce se întâmplă în adâncul nervilor unui diabetic
Înainte să vorbim despre simptome, merită înțeles de ce apar. Hiperglicemia cronică — excesul persistent de glucoză în sânge — deteriorează capilarele minuscule care hrănesc nervii periferici (vasa nervorum). Lipsit de oxigen și nutrienți, nervul intră mai întâi într-un fel de „mod de avarie”: transmite semnale distorsionate, exagerate sau lipsă. Dacă agresiunea continuă, teaca de mielină (izolatorul) se degradează, conducerea nervoasă încetinește, iar axonii înșiși mor treptat.[2][3]
Primele victime sunt mereu fibrele cele mai lungi — cele care inervează degetele de la picioare. Boala urcă treptat, ca apa care umple un recipient: degete → talpă → gleznă → gambă. Abia în stadii avansate ajunge la mâini și brațe. Această progresie de jos în sus este cheia de lectură a tuturor celor șase simptome care urmează.[^4]
� CASETĂ DE INFORMARE: De ce simptomele se agravează noaptea?
Mulți pacienți cu neuropatie diabetică observă că arsurile, furnicăturile sau durerile sunt mult mai intense noaptea. Explicațiile sunt multiple: ziua, atenția este distrasă de activitate și durerea trece mai neobservată.
Noaptea, în liniște, creierul „aude” mai bine semnalele nervoase distorsionate. În plus, scăderea temperaturii corpului și reducerea circulației periferice în repaus pot agrava ischemia locală a nervilor. Unele tipuri de fibre nervoase subțiri (responsabile de durere și temperatură) au o activitate electrică spontană anormală mai accentuată la temperaturi scăzute. Nu în ultimul rând, poziția orizontală poate crește ușor presiunea asupra unor nervi deja vulnerabili.
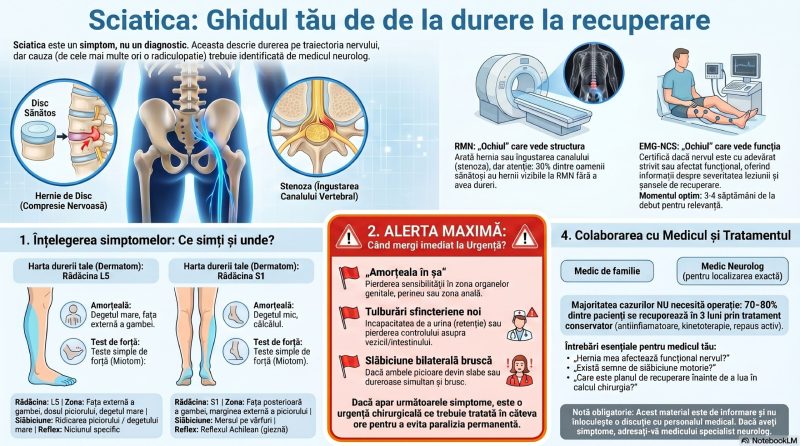
Simptomul 1: Furnicăturile și „picioarele adormite” care nu trec
Ce simte pacientul: O senzație de „ace și bolduri”, de curent slab care trece prin degete sau prin talpă, sau senzația că piciorul a „amorțit” ca după ce ai stat prea mult picior peste picior — dar fără o cauză mecanică evidentă. Inițial intermitentă, apare mai ales seara sau noaptea, iar dimineața poate fi mai discretă.
Ce se întâmplă în nerv: Aceasta este prima alarmă a sistemului nervos. Fibrele senzitive mari — responsabile de tactul fin și detectarea vibrațiilor — sunt primele afectate de demielinizare. Când teaca de mielină se degradează, semnalele electrice „scapă” lateral, interferează unele cu altele și produc această senzație parazitară numită parestezii.[5][4]
De ce contează: Paresteziile intermitente la picioare la un pacient diabetic nu sunt niciodată „normale”. Ele sunt primul semnal electrofiziologic detectabil — un indicator că nervul a intrat în disfuncție, chiar dacă investigațiile standard de laborator sunt încă normale. Studiile de conducere nervoasă (NCS) pot detecta anomalii ale vitezei de conducere și ale amplitudinii potențialelor nervoase chiar în absența simptomelor, oferind o fereastră de intervenție înainte ca leziunile să devină ireversibile.[^6]
� CASETĂ DE INFORMARE: Ce sunt paresteziile?
Paresteziile (singular: parestezie) sunt senzații anormale produse de nervul însuși, fără un stimul extern real. Furnicăturile, senzația de „ace și bolduri”, de curent electric, de „mâncărimi interioare” sau de amorțeală sunt toate forme de parestezie. Ele apar deoarece fibra nervoasă lezată descarcă spontan impulsuri electrice anormale — creierul le interpretează ca senzații, deși nu există niciun stimul la nivelul pielii. Sunt diferite de durere (care presupune activarea receptorilor de durere) și de amorțeală completă (care înseamnă absența oricărui semnal). Paresteziile sunt, prin urmare, semnalul că nervul funcționează deficitar, nu că a încetat să funcționeze.
Simptomul 2: Arsura — picioarele care „ard” noaptea
Ce simte pacientul: O senzație intensă de căldură sau arsură la tălpi și degete, mai ales noaptea în pat. Unii pacienți descriu că trebuie să scoată picioarele de sub pătură sau să le pună pe o suprafață rece pentru alinare. Alții simt dureri ca de „curent electric”, „înțepături de cui” sau „senzație de mers pe nisip fierbinte”.[7][4]
Ce se întâmplă în nerv: Arsura nocturnă este semnătura neuropatiei de fibră subțire — afectarea fibrelor Aδ și C, responsabile de transmiterea senzațiilor de durere și temperatură. Spre deosebire de fibrele groase (detectabile prin NCS standard), aceste fibre subțiri se pot deteriora mai devreme în cursul diabetului și produc descărcări spontane anormale percepute ca arsură sau durere neuropatică.[8][9]
Cât de frecvent este? Meta-analiză publicată în Frontiers in Neurology (2025) estimează că 33,9% din pacienții cu neuropatie diabetică periferică suferă de forma dureroasă a bolii. Impactul asupra calității vieții este sever: tulburări de somn la 50–60% din pacienți, depresie, anxietate, incapacitate de muncă.[10][11]
De ce nu trebuie ignorat: Arsura nocturnă este frecvent minimalizată sau atribuită „circulației proaste”. Este, în realitate, un semnal neurologic specific care trebuie evaluat de un specialist. Neuropatia de fibră subțire poate fi prezentă cu NCS standard normal — de aceea evaluarea neurologică completă este esențială, nu doar un test de laborator.[^12]
� CASETĂ DE INFORMARE: Durere neuropatică vs. durere nociceptivă — o distincție vitală
Durerea nociceptivă este durerea „normală” — produsă de un stimul extern real (o lovitură, o tăietură, o inflamație). Ea are un rol protector: ne avertizează de pericol.
Durerea neuropatică este produsă chiar de nervul lezat, fără stimul extern. Ea nu are funcție protectoare — dimpotrivă, este un semnal de avarie al sistemului nervos însuși. Se recunoaște prin caracterul său particular: arsură, curent electric, înțepături de cuie, senzație de „lovitură de cuțit” — și prin faptul că se agravează noaptea, nu este calmată de analgezicele obișnuite (paracetamol, ibuprofen) și poate fi declanșată de stimuli inofensivi (a se vedea simptomul următor).
Simptomul 3: Hipersensibilitatea la atingere — când cearceaful doare
Ce simte pacientul: O sensibilitate extremă la contactul fizic pe picior sau gambă — chiar și greutatea cearceafului sau a lenjeriei de noapte poate produce o durere intensă, insuportabilă. Unii pacienți nu pot tolera contactul șosetelor sau al pantofilor. Alții simt durere vie la atingerea ușoară a pielii cu un deget. Paradoxal, același picior care doare la atingere ușoară poate să nu simtă o înțepătură adâncă — aceasta este contradicția tulburătoare a neuropatiei diabetice.[4][2]
Ce se întâmplă în nerv: Fenomenul descris mai sus se numește alodinie (durere produsă de un stimul care în mod normal nu doare) și/sau hiperestezie (sensibilitate exagerată la atingere). El apare când fibrele nervoase lezate devin hiperexcitabile — pragul lor de activare scade dramatic, astfel că orice atingere, oricât de ușoară, declanșează un răspuns de durere.[13][14]
Importanța clinică: Alodinia și hiperalgezia sunt manifestări ale sensibilizării centrale și periferice — un mecanism prin care sistemul nervos central „amplifică” semnalele dureroase. Ele indică o neuropatie activă, adesea necesitând tratament specific cu anticonvulsivante (pregabalin, gabapentin) sau antidepresive (duloxetina) — medicamente complet diferite de analgezicele clasice, iar alegerea corectă depinde de caracterizarea electrofiziologică și clinică precisă a tipului de neuropatie.[^15]
Simptomul 4: Amorțeala — tălpile care nu mai simt nimic
Ce simte pacientul: Aceasta este, paradoxal, cea mai periculoasă formă a neuropatiei diabetice — și tocmai de aceea este cel mai ușor ignorată. Pacientul nu simte durere, nu simte căldura sau frigul la tălpi, nu simte obiectele mici sub talpă (pietriș, cuie, cioburi). Uneori descrie senzația că „merge pe vată”, că tălpile sunt „goale” sau că nu mai simte solul sub el.[16][7]
Ce se întâmplă în nerv: Amorțeala semnifică pierderea sensibilității protective (Loss of Protective Sensation — LOPS) — etapa în care nervii senzitivi au suferit deja o deteriorare axonală semnificativă și nu mai transmit eficient semnalele de durere, temperatură sau presiune. Această pierdere transformă piciorul diabetic într-o zonă „oarbă” față de mediu: orice traumă, oricât de mică, trece neobservată.[17][18]
Consecințele concrete: Un studiu publicat în Diabetes Care (publicat de Organizația Americană a Diabetului) demonstrează că pacienții cu LOPS documentată au un risc semnificativ mai mare de ulcer plantar recurent — cel mai puternic predictor identificat în analiză multivariată. Lanțul este implacabil: microtraumă ignorată → ulcerație → infecție → osteomielită → amputație. O amputație de deget sau de picior la un diabetic are o mortalitate la 5 ani comparabilă cu unele forme de cancer — un fapt rar comunicat pacienților, dar esențial pentru motivarea prevenției.[19][20]
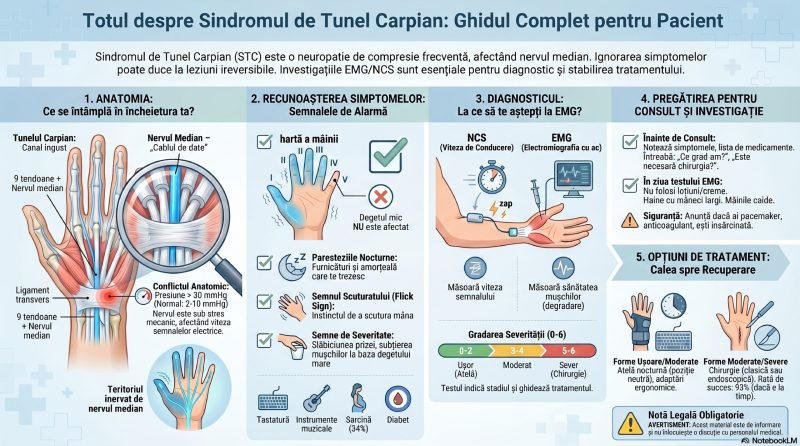
� CASETĂ DE INFORMARE: Testul monofilamentului — simplul test care salvează picioare
Medicul sau asistenta medicală poate testa sensibilitatea protectivă a piciorului cu un instrument simplu și ieftin: monofilamentul Semmes-Weinstein de 10 grame — un fir de plastic subțire care, aplicat perpendicular pe piele cu o presiune standardizată, exercită exact 10 grame de forță. Pacientul, cu ochii închiși, spune dacă simte sau nu atingerea. Absența senzației la monofilament este unul dintre cei mai puternici predictori ai riscului de ulcer diabetic. American Diabetes Association recomandă efectuarea acestui test cel puțin o dată pe an la toți pacienții diabetici. Este un test de screening — nu de diagnostic
complet. Investigația electrodiagnostică oferă o cuantificare obiectivă, reproductibilă și mult mai detaliată a suferinței nervoase.
Simptomul 5: Tulburările de echilibru și mersul nesigur
Ce simte pacientul: Dificultăți de menținere a echilibrului, mai ales în condiții de lumină slabă sau pe suprafețe neregulate. Senzația că „picioarele nu sunt sigure”, că există un risc constant de cădere. Mersul devine mai lent, mai ezitant, mai „calculat”. Unii pacienți evită scările sau terenurile accidentate. Alții cad în baie sau la urcatul/coborâtul din mașini.[21][22]
Ce se întâmplă în nerv: Menținerea echilibrului depinde de trei sisteme senzoriale care lucrează în paralel: vederea, urechea internă (aparatul vestibular) și propriocepția — simțul poziției corpului în spațiu. Propriocepția este transmisă de fibrele nervoase mari mielinizate din articulațiile picioarelor și gleznelor, care semnalează continuu creierului informații despre unghiul articulațiilor și distribuția greutății. Neuropatia diabetică deteriorează tocmai aceste fibre, lăsând creierul „orb” față de poziția membrelor inferioare.[23][24]
Date concrete: Un studiu amplu publicat în PLOS ONE (2016) pe 198 de pacienți cu diabet tip 2 a demonstrat că prezența neuropatiei diabetice a fost asociată cu scăderi semnificative ale scorurilor de echilibru (Berg Balance Scale, p<0,001) și creșterea timpului Timed-Up-and-Go (p=0,002). Un alt studiu publicat în Frontiers in Endocrinology (2020) a confirmat că pacienții cu neuropatie diabetică au un risc de cinci ori mai mare de cădere comparativ cu persoanele sănătoase de aceeași vârstă.[25][21]
De ce este subestimat: Tulburările de echilibru la vârstnici sunt frecvent atribuite „vârstei” sau „artrozei”. La un diabetic, ele pot semnala pierderea propriocepției — un semn de neuropatie periferică semnificativă, care necesită evaluare neurologică, nu doar kinetoterapie empirică. EMG-NCS poate documenta obiectiv gradul de afectare a fibrelor senzitive mari care mediază propriocepția.
� CASETĂ DE INFORMARE: Propriocepție — simțul invizibil care ne ține în picioare
Propriocepția este capacitatea corpului de a „ști” unde se află în spațiu fără să se uite la el. Ea este asigurată de receptori speciali din mușchi, tendoane și capsule articulare — fusurile neuromusculare și corpusculii Golgi — care trimit continuu informații despre tensiunea musculară, unghiurile articulare și mișcarea. Creierul integrează aceste semnale cu informațiile vizuale și vestibulare pentru a calcula poziția corpului și a ajusta în timp real contracțiile musculare necesare echilibrului. Pierderea propriocepției la picioare lasă creierul cu un „hărți incomplete” — mersul devine incert, riscul de cădere crește dramatic, mai ales în întuneric (când nu există nici compensarea vizuală).
Simptomul 6: Simptomele autonome — signalele pe care le atribuim altui organ
Acesta este simptomul-grup cel mai puțin cunoscut de pacienți și cel mai frecvent atribuit altor cauze decât diabetul. Neuropatia autonomă diabetică afectează nervii care controlează organele interne, producând simptome care par să nu aibă nicio legătură cu picioarele:
Amețeala la ridicarea în picioare (hipotensiune ortostatică): Pacientul se ridică din pat sau de pe scaun și simte o amețeală bruscă, uneori însoțită de vedere înceșoșată sau de senzație de leșin. Cauza: nervii autonomi care ar trebui să comande constricția vaselor la schimbarea poziției nu mai funcționează normal, tensiunea arterială scade brusc. Simptomele apar la 4–32% din diabetici, în funcție de criteriile diagnostice utilizate.[26][27][^28]
Tahicardia de repaus: O frecvență cardiacă în repaus persistentă de 90–100 bătăi/minut (sau mai mult), fără cauză aparentă, poate fi un semn precoce de neuropatie cardiacă autonomă — primul sistem parasimpatic care cedează.[27][28]
Transpirația anormală: Transpirație excesivă în partea superioară a corpului (față, gât, trunchi) asociată cu lipsa transpirației la picioare (anhidroză) — o distribuție inversă față de normal, produsă de denervarea autonomă a glandelor sudoripare. Pielea uscată, neirigată a piciorului devine mai vulnerabilă la fisuri și infecții.[^29]
Hipoglicemia asimptomatică: Un semn periculos de neuropatie autonomă: pacientul nu mai simte avertismentele clasice ale glicemiei scăzute (tremurături, transpirație, foame intensă, palpitații) — deoarece nervii autonomi care ar trebui să declanșeze aceste alarme nu mai funcționează. Rezultatul: episoade severe de hipoglicemie fără simptome premonitoare — un pericol vital.[30][29]
� CASETĂ DE INFORMARE: Neuropatia cardiacă autonomă — riscul ascuns
Neuropatia cardiacă autonomă (CAN) este considerată una dintre cele mai severe complicații ale diabetului din perspectiva prognosticului cardiovascular. Pacienții cu CAN au un risc de două până la opt ori mai mare de eventi cardiovasculare fatale și non-fatale față de diabeticii fără neuropatie autonomă. Un semn clinic caracteristic, detectabil precoce, este reducerea variabilității frecvenței cardiace (HRV) — inima unui diabetic cu CAN bate „mai mecanic”, cu mai puțină adaptare la respirație, efort sau stres. Această modificare, detectabilă prin teste cardiovasculare autonome specializate, precede cu ani apariția simptomelor clinice. Neuropatia autonomă nu este evaluată de EMG standard, dar este un domeniu în care neurologul și cardiologul lucrează împreună pentru o evaluare completă.
Fereastra de oportunitate: de ce „mai târziu” înseamnă „prea târziu”
Toate cele șase simptome descrise mai sus au ceva în comun: sunt semnale ale unui proces deja în desfășurare de luni sau ani. Nervii periferici au o capacitate limitată de regenerare — axonii pot crește înapoi, dar lent (1–3 mm/zi)
și incomplet. Dincolo de un anumit prag de deteriorare, recuperarea funcțională devine parțială sau imposibilă.[^11]
Aceasta înseamnă că fereastra de oportunitate terapeutică — intervalul în care intervenția (controlul glicemic intensiv, modificarea stilului de viață, tratamentul specific) poate preveni progresia sau chiar permite recuperarea parțială — este cu atât mai valoroasă cu cât este mai devreme utilizată.
Investigația electrodiagnostică (NCS) detectează anomalii subclinice ale conducerii nervoase înainte ca simptomele să fie evidente sau constante. Studii recente (2025) demonstrează că pacienți diabetici complet asimptomatici prezintă deja diferențe statistice semnificative față de martorii sănătoși în privința vitezei de conducere a nervului sural și a amplitudinii potențialelor senzitive — corelate cu durata diabetului și cu nivelul HbA1c. Aceasta înseamnă că investigația poate surprinde neuropatia în stadiul în care intervenția este cel mai eficientă.[^6]
Șase simptome, o singură concluzie: nu amânați evaluarea Iată rezumatul celor șase semnale de alarmă:
# | Simptom | Mesajul nervului | Urgența |
1 | Furnicături și „ace” la picioare | Fibrele mari se demielinizează | Evaluare la primul episod persistent |
2 | Arsuri nocturne la tălpi/degete | Fibrele subțiri de durere se activează anormal | Evaluare neurologică promptă |
3 | Hipersensibilitate la atingere, cearceaful doare | Alodinie — nerv hiperexcitat | Evaluare neurologică, tratament specific |
4 | Amorțeală, tălpile nu mai simt | Pierderea sensibilității protective — LOPS | Urgență — risc de ulcer și amputație |
5 | Echilibru nesigur, mersul ezitant | Pierderea propriocepției | Evaluare neurologică + program kinetic |
6 | Amețeli la sculat, tahicardie, hipoglicemie asimptomatică | Neuropatie autonomă instalată | Evaluare neurologică + cardiologică |
❓ Întrebări frecvente (FAQ)
Î: Am diabet de 3 ani și mă furnicăie uneori tălpile. E neuropatie sau doar circulație proastă?
R: Furnicăturile la tălpi la un pacient diabetic nu trebuie niciodată minimalizate sau atribuite automat „circulației proaste” (care este o cauză vasculară, distinctă). Paresteziile intermitente sunt frecvent primul semn de neuropatie periferică diabetică — și apar chiar în absența unor anomalii clinice evidente. Consultul neurologic și, dacă medicul îl consideră indicat, investigația NCS-EMG pot clarifica dacă este vorba de neuropatie nervoasă (periferică), vasculopatie sau ambele — distinctions cu tratamente complet diferite.[5][2]
Î: Picioarele mă ard noaptea, dar ziua nu simt nimic. Este posibil?
R: Absolut — și este chiar tipic. Neuropatia diabetică dureroasă se caracterizează prin agravare nocturnă, când atenția nu mai este distrasă, temperatura corpului scade ușor și circulația periferică se reduce. Faptul că ziua simptomele sunt discrete nu înseamnă că nervii sunt bine — înseamnă că fibrele nervoase afectate sunt mai active noaptea.[7][4]
Î: Îmi scapă lucrurile din mână. Este posibil să fie neuropatie diabetică la mâini?
R: Da. Polineuropatia diabetică afectează mai întâi picioarele, dar în timp urcă spre mâini. Slăbiciunea prizei, amorțeala degetelor și tendința de a scăpa obiecte pot semnala că neuropatia a progresat semnificativ. Un alt factor de luat în calcul: diabeticii au de 3 ori mai mare risc de sindrom de tunel carpian — o compresie locală a nervului median la încheietură care produce exact aceste simptome și care este tratabilă.[^12]
Î: Medicul de familie mi-a spus că am „neuropatie ușoară” la controlul anual. Merită să mă duc la neurolog?
R: Fără îndoială. Termenul „neuropatie ușoară” la evaluarea clinică de screening (cu monofilament și diapazon) nu implică automat că nervii sunt puțin afectați — ci că afectarea nu este încă avansată la acele teste relativ grosiere. Investigația neurologică specializată, inclusiv NCS, poate cuantifica exact gradul real al suferinței nervoase, poate identifica tipul specific de neuropatie și poate ghida tratamentul și monitorizarea optimă.[^31]
Î: Mă amețesc când mă ridic brusc din pat. Are legătură cu diabetul?
R: Poate. Hipotensiunea ortostatică la un pacient diabetic este un semn clasic de neuropatie cardiacă autonomă — afectarea nervilor care reglează tensiunea arterială. Nu este un simptom de ignorat: neuropatia cardiacă autonomă se asociază cu un risc cardiovascular semnificativ crescut. Consultul cardiologic și neurologic sunt indicate.[28][26]
Î: Cum mă pregătesc pentru investigația EMG-NCS?
R: Pregătirea este simplă: piele curată (fără creme sau loțiuni pe membre), haine ușor de ridicat, membre calde. Continuați medicamentele obișnuite. Anunțați medicul dacă aveți pacemaker, defibrilator cardiac sau luați anticoagulante. Nu sunt necesare restricții alimentare.[32][33]
✅ Listă de verificare pentru pacientul cu diabet (Patient Checklist)
Cele 6 simptome — verificați dacă le recunoașteți
- [ ] Simptom 1 — Furnicături: Am furnicături, senzație de „ace și bolduri” sau amorțeală ușoară intermitentă la degetele de la picioare sau la tălpi
- [ ] Simptom 2 — Arsuri nocturne: Simt o senzație de arsură, căldură excesivă sau durere tip curent electric la picioare, mai ales noaptea
- [ ] Simptom 3 — Hipersensibilitate: Atingerea ușoară a piciorului (cearceaf, șosetă) produce disconfort sau durere
- [ ] Simptom 4 — Amorțeală: Nu mai simt sau simt redus temperatura apei, atingerea ușoară, sau înțepăturile la tălpi/degete de la picioare
- [ ] Simptom 5 — Echilibru: Mersul mi-a devenit mai nesigur, mai ales în întuneric sau pe suprafețe neregulate; am tendință de cădere
- [ ] Simptom 6 — Simptome autonome: Amețeli la ridicarea din pat, frecvență cardiacă prea mare în repaus, transpirație anormală sau episoade de hipoglicemie fără simptome de avertizare
Factori de risc suplimentari — bifați ce vi se potrivește
- [ ] Diabet diagnosticat de mai mult de 5 ani (tip 2) sau mai mult de 1 an (tip 1)
- [ ] Control glicemic nesatisfăcător la controale repetate (HbA1c > 7–7,5%)
- [ ] Fumat activ sau istoric de fumat îndelungat
- [ ] Tensiune arterială crescută necontrolată
- [ ] Colesterol sau trigliceride crescute
- [ ] Suprapondere sau obezitate semnificativă
- [ ] Tratament îndelungat cu Metformin (fără verificarea vitaminei B12)
- [ ] Consum semnificativ de alcool
Acțiuni recomandate — lista „de făcut”
- [ ] Programați un consult neurologic dacă aveți oricare din cele 6 simptome
- [ ] Solicitați medicului de familie evaluarea anuală a picioarelor (monofilament, diapazon) • [ ] Verificați vitamina B12 dacă luați Metformin de mai mult de 2 ani
- [ ] Inspectați zilnic tălpile (cu o oglindă dacă este nevoie) — căutați răni, vezicule, zone roșii • [ ] Nu mergeți desculți în casă sau afară dacă aveți simptome de la picioare
- [ ] Purtați pantofi comozi, bine ajustați, care să nu comprime degetele
Semne de URGENȚĂ — mergeți imediat la medic dacă
- [ ] Ați găsit o rană la picior care nu se vindecă în 1–2 săptămâni
- [ ] Piciorul sau o zonă din el este roșu, cald și umflat brusc (semn de infecție sau osteoartropatie Charcot) • [ ] Aveți un episod de pierdere a cunoștinței (leșin) la ridicarea din pat
- [ ] Aveți episoade de hipoglicemie severă fără simptome premonitoare
Articol realizat pe baza literaturii medicale internaționale , incluzând surse din: Mayo Clinic, Cleveland Clinic, American Diabetes Association (Diabetes Care), Frontiers in Neurology (2025), Frontiers in Endocrinology (2020), PLOS ONE (2016), NIH/StatPearls, Diabetes UK, European Society of Cardiology (ESC), Journal of IASP, PMC/NIH. Date statistice pentru România: Mititelu et al. (Journal of Diabetes and Its Complications, 2015), Mihai et al. (PMC/NIH, 2024), Romanian Journal of Neurology (2025).
Articol din seria „55 de articole de promovare a sănătății neuromusculare”.
Pentru informații suplimentare, ne puteți contacta la numărul de telefon 021 9979 sau pe adresa de email programari@clinicaeminescu100.ro.