PROMOȚIE EMG - NCS
- Electromiografie (EMG) fără ac — 400 lei
- Electromiografie (EMG) cu ac — 450 lei
INVESTIGAȚII RMN
- RMN — 650 lei / segment (se acceptă decontare CAS)
Promoție valabilă până la 01.12.2026
Pentru informații suplimentare, ne puteți contacta la numărul de telefon 021 9979 sau pe adresa de email programari@clinicaeminescu100.ro .

Medic Primar de Medicina Interna Veronica Pop
Informatie medicala publicata la data de 27.04.2026 de Medic Primar Medicina Interna Veronica Pop
� Notă importantă pentru cititor: Acest articol are caracter exclusiv informativ și de popularizare a cunoașterii medicale. El nu înlocuiește, sub nicio formă, un consult medical de specialitate. Dacă recunoașteți simptomele descrise în textul de față, adresați-vă medicului dumneavoastră sau unui specialist neurolog. Numai un medic specialist poate stabili un diagnostic corect și poate recomanda un tratament adecvat situației dumneavoastră individuale.
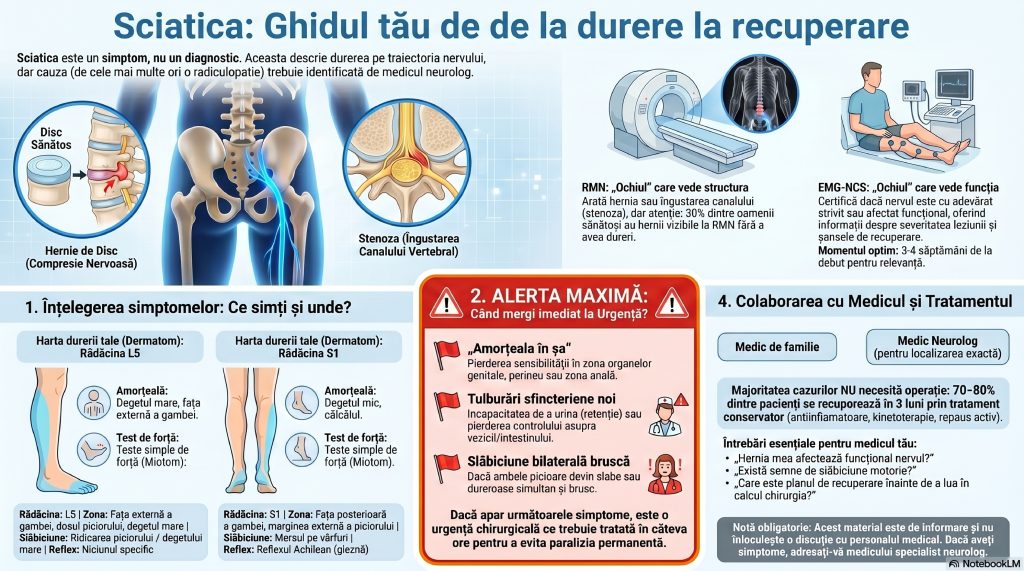
A apărut brusc sau s-a instalat treptat: o durere care pornește din zona lombară, trece prin fesă, coboară pe coapsă și ajunge uneori până la deget — ca un fir de foc sau un curent electric imposibil de ignorat. Câteodată e însoțită de furnicături, amorțeală sau de senzația că piciorul „nu te mai ascultă”. Este sciatica — poate cel mai iconic și totodată cel mai greșit înțeles simptom din neurologie. Milioane de oameni trăiesc cu ea, mulți o tolerează ani de zile ca pe o fatalitate a vârstei sau a muncii fizice, fără să știe că în spatele acestei dureri se află întotdeauna o poveste a unui nerv comprimat, iritat sau lezat — o poveste care merită citită cu atenție, pentru că finalul ei depinde în mare măsură de cât de devreme e pusă diagnoza corectă.
Sciatica nu e un diagnostic — e un simptom
Aceasta este poate cea mai importantă clarificare pe care o poate face un medic specialist. „Sciatica” descrie un tablou simptomatologic — durere iradiată de-a lungul nervului sciatic — dar nu spune nimic despre cauza care a produs-o. Este ca și cum ai spune „am febră”: e un simptom real, dar poate fi cauzat de zeci de lucruri diferite, cu tratamente complet diferite.[^1]
Termenul medical corect care descrie cauza cea mai frecventă este radiculopatie lombosacrală — o afecțiune în care una sau mai multe rădăcini nervoase din coloana lombară sunt comprimate, iritate sau lezate, producând durere, amorțeală, furnicături și/sau slăbiciune musculară în distribuția specifică acelei rădăcini.[^2]
� CASETĂ DE INFORMARE: Ce este o rădăcină nervoasă?
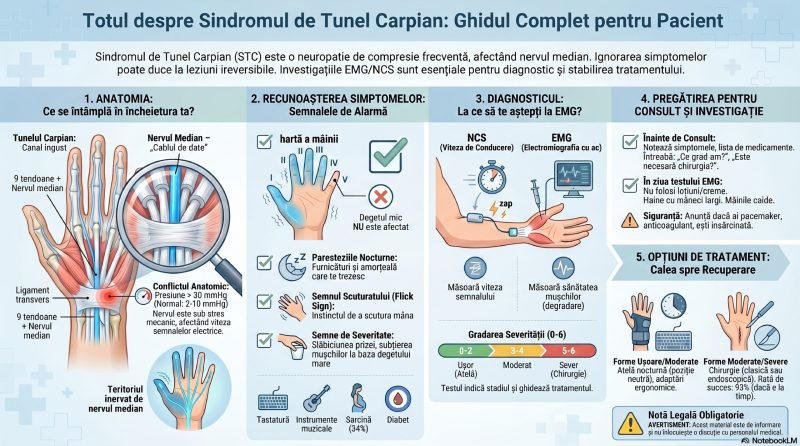
Măduva spinării trimite nervi spre corp prin „ferestre” numite găuri de conjugare (foramina intervertebrale), situate între vertebrele adiacente. Fiecare pereche de nervi care iese printr-o astfel de fereastră poartă numele de rădăcină nervoasă și are o zonă precisă de responsabilitate: o suprafață de piele (dermatom) pe care o simte senzitiv și un grup de mușchi (miotom) pe care îi comandă motor. O rădăcină comprimată „strigă” prin durere iradiată și amorțeală în teritoriul ei specific — o informație extrem de valoroasă pentru localizarea leziunii.
Nervul sciatic: cel mai lung și cel mai gros nerv din corp
Nervul sciatic este, prin dimensiune, recordmanul absolut al sistemului nervos periferic uman. El pornește din rădăcinile spinale L4, L5, S1, S2 și S3, care se unesc în pelvis și formează un trunchi nervos de aproape un centimetru grosime — similar cu degetul mic al unui copil. Coboară prin fesa mare (ieșind din bazin prin gaura sciatică mare, imediat sub mușchiul piriform), traversează fața posterioară a coapsei și, în zona genunchiului, se bifurcă în nervul tibial (care continuă spre gamă și talpă) și nervul fibular comun (care merge spre fața externă a gambei și dosul piciorului).[^3]
Pe tot traseul său, nervul sciatic comandă mușchii posteriori ai coapsei (flexorii genunchiului) și, prin ramurile terminale, toată musculatura gambei și a piciorului — extensia, flexia, rotația, mișcările degetelor. El transmite și sensibilitatea de la fața posterioară a coapsei, din gambă și din picior. Dimensiunea și complexitatea sa explică de ce o iritație la origine — la nivel vertebral — poate produce simptome de-a lungul întregului membru inferior.[4][3]
� CASETĂ DE INFORMARE: Dermatom și miotom — harta durerii
Dermatom: zona de piele inervată senzitiv de o singură rădăcină spinală. Dacă rădăcina L5 este comprimată, pacientul simte amorțeală sau furnicături pe fața externă a gambei, pe dosul piciorului și pe degetul mare. Dacă este afectată S1, simptomele apar pe fața posterioară a gambei și pe marginea externă a piciorului (degetul mic).
Miotom: grupul de mușchi controlați de o singură rădăcină. L5 controlează extensia degetului mare (testul „ridicatul degetului mare”) și dorsiflexia piciorului. S1 controlează flexia plantară (mersul pe vârfuri) și reflexul achilean. Cunoașterea acestei „hărți” îi permite medicului neurolog să localizeze rădăcina afectată prin examinare clinică — chiar înainte de orice investigație.
De ce se comprimă rădăcinile nervoase lombare?
Coloana lombară suportă cea mai mare parte a greutății corpului și concentrează forțele mecanice maxime. Nu e de mirare că discurile intervertebrale și articulațiile vertebrale din această regiune sunt primele care cedează sub presiunea anilor, a kilogramelor și a activităților solicitante.
Hernia de disc: cauza nr. 1
Un disc intervertebral sănătos funcționează ca un amortizor: un nucleu gelatinos (nucleus pulposus) este menținut în interior de un inel fibros rezistent (annulus fibrosus). Când inelul fibros se fisurează — prin
traumă, efort repetitiv sau uzură degenerativă — nucleul se poate „scurge” posterior, comprimând rădăcina nervoasă vecină. Hernia de disc este cauza sciaticii în 80–90% din cazuri. Rădăcinile cel mai frecvent afectate sunt L4–L5 și L5–S1, care sunt supuse celor mai mari forțe mecanice.[5][6][^2]
Stenoza de canal lombar: cauza nr. 2
Odată cu vârsta, ligamentele coloanei (mai ales ligamentul galben) se îngroașă, articulațiile fațetare cresc excrescențe osoase (osteofite), iar discurile se turtesc. Rezultatul: canalul vertebral — tunelul prin care coboară structurile nervoase — se îngustează treptat. Spre deosebire de hernia de disc (care produce de obicei durere unilaterală agravată de ortostatism și ameliorată de repaus), stenoza lombară produce clasic o durere bilaterală la mers care cedează în flexia trunchiului (de exemplu, mersul aplecat în față sau cu cărucior de cumpărături) — un tablou numit claudicație neurogenă.[7][8]
Spondilolisteza și alte cauze
Spondilolisteza (alunecarea înainte a unei vertebre față de cea inferioară), chisturile sinoviale articulare, tumorile spinale și infecțiile (spondilodiscita) sunt cauze mai rare, dar mai grave, care trebuie excluse sistematic.[^2]
� CASETĂ DE INFORMARE: Discul herniat — de ce doare și după ce „se absoarbe”?
Nucleus pulposus este o substanță cu proprietăți puternic inflamatorii. Chiar și fără compresie mecanică directă, simpla sa prezență în canalul spinal declanșează o reacție inflamatorie care irită rădăcina nervoasă. Acesta este motivul pentru care antiinflamatoarele pot ameliora simptomele fără să „rezolve” hernia. Pe de altă parte, corpul poate reabsorbi treptat materialul herniat (prin fagocitoză) — de aceea o parte semnificativă a pacienților se ameliorează spontan în câteva săptămâni sau luni. Totuși, această ameliorare clinică nu înseamnă neapărat că nervul s-a recuperat complet funcțional.
Cât de frecventă este radiculopatia lombară?
Durerea lombară joasă (low back pain) este a doua cauză de consultații medicale în țările dezvoltate, după răceala comună, și prima cauză de dizabilitate la persoanele sub 45 de ani. Prevalența de-a lungul vieții a durerilor lombare ajunge la 60–90% din populație.[^2]
Radiculopatia lombosacrală (sciatica adevărată, cu iradiere pe picior) afectează 3–5% din populația generală, cu o incidență anuală de 1–5%. La nivel european, costurile directe și indirecte ale durerii lombare sunt estimate la 40 de miliarde de euro pe an, cu peste 60% din incapacitățile permanente de muncă atribuite în parte acestei condiții.[9][10][11][12]
Bărbații sunt afectați ușor mai frecvent decât femeile, cu vârf de incidență la decadele a 4-a și a 5-a pentru bărbați și a 5-a și a 6-a pentru femei. Factorii de risc principali includ: munca fizică grea cu ridicat repetitiv
(mai ales cu rotația trunchiului), conducerea prelungită a vehiculelor, obezitatea, fumatul, sedentarismul și statura înaltă.[^10]
Cum recunoști sciatica: simptomele caracteristice
Radiculopatia lombosacrală are un tablou clinic destul de caracteristic, dar variabil în funcție de rădăcina afectată:
Durerea este de obicei unilaterală, distribuită de-a lungul unui traseu precis pe membrul inferior (distribuție dermatomală). Calitativ, este descrisă ca „arsură”, „curent electric”, „pumnal”, diferită fundamental de durerea surdă și difuză a durerilor musculare.[5][4]
Paresteziile — furnicăturile, amorțeala, senzația de „picior adormit” — urmează de obicei același traseu ca durerea, reflectând teritoriul senzitiv al rădăcinii afectate.[^4]
Slăbiciunea musculară — dificultatea de a ridica piciorul (drop foot în leziunile L5), de a merge pe vârfuri (afectare S1) sau de a extinde genunchiul (afectare L3–L4) — este un semn de alarmă care indică afectare motorie semnificativă.[^5]
Diminuarea sau abolirea reflexelor — reflexul achilean este diminuat sau absent în radiculopatia S1; reflexul rotulian este afectat în leziunile L3–L4. Asimetria reflexelor este un semn clinic prețios.[13][5]
Agravarea la manevre de presiune — tusea, strănutul sau efortul de defecație cresc brusc presiunea intradiscală și intrarahidiană, agravând durerea — un semn caracteristic al iritației radiculare.[^4]
� CASETĂ DE INFORMARE: Diferența L4, L5, S1 — ce rădăcină e afectată?
Rădăcină Durere/Amorțeală Slăbiciune tipică Reflex afectat Fața anterioară a gambei, maleola internă Extensia genunchiului (cvadriceps) Rotulian ↓ Fața externă a gambei, dosul piciorului, degetul I Ridicarea piciorului, extensia (absent/prezent) halucelui Fața posterioară a gambei, marginea externă a Mersul pe vârfuri, flexia plantară Achilean ↓ piciorului |
Această topografie clinică este primul instrument de localizare al neurologului — și este exact ceea ce EMG-ul vine să confirme sau să rafineze cu date obiective.
Examenul clinic neurologic: primul instrument de localizare
La consultație, medicul neurolog va combina anamneza detaliată cu un set de manevre clinice standardizate pentru a identifica rădăcina afectată.
Testul Lasègue (Straight Leg Raise)
Pacientul este în decubit dorsal. Medicul ridică pasiv membrul inferior extins. Testul este pozitiv când ridicarea piciorului între 30 și 70 de grade reproduce durerea radiculară (iradiată pe picior, nu doar în spate). Sensibilitatea sa este înaltă — 91–92% în revizii sistematice Cochrane — ceea ce înseamnă că un test Lasègue negativ face foarte puțin probabilă o radiculopatie L4–L5–S1. Specificitatea este însă scăzută (26– 28%): un test pozitiv nu confirmă cu certitudine sursa problemei.[14][15][^16]
Testul Lasègue încrucișat (Crossed SLR)
Dacă ridicarea piciorului sănătos reproduce durerea în piciorul bolnav, testul este înalt specific pentru hernia de disc cu compresie radiculară severă — specificitate ~90%, deși sensibilitate doar 28%. Prezența sa este un semn de alarmă pentru o compresie semnificativă.[^15]
Examinarea reflexelor, forței și sensibilității
Diferența de reflex între cele două membre, slăbiciunea pe un anumit miotom și pierderea sensibilității pe un dermatom precis formează împreună „amprenta” rădăcinii afectate — fundamentul diagnosticului clinic al radiculopatiei.[^5]
� CASETĂ DE INFORMARE: De ce sciatica nu este mereu sciatică
Sindromul piriform este o cauză extrarahidiană de iritare a nervului sciatic: mușchiul piriform din fesă comprimă trunchiul nervului sciatic după ce a ieșit din bazin — nu la nivelul rădăcinii. Simptomele pot fi similare (durere în fesă și pe picior), dar diferă prin: absența durerii lombare propriu-zise, agravarea la ședere prelungită și la rotația internă a coapsei, ameliorare la mișcare. Testele Lasègue și reflexele sunt de obicei normale. EMG-NCS poate diferenția cele două entități, arătând că nervul sciatic este afectat la nivelul sau sub mușchiul piriform, nu la nivelul rădăcinii spinale.[17][18]
RMN vs. EMG-NCS: doi ochi care văd lucruri diferite
Odată ce tabloul clinic ridică suspiciunea de radiculopatie lombară, medicul are la dispoziție două instrumente complementare de investigație: imagistica (RMN) și electrodiagnostica (EMG-NCS). Înțelegerea diferenței dintre ele este esențială.
RMN (Rezonanță Magnetică Nucleară) furnizează informații anatomice: arată structura discurilor, canalul vertebral, foramina, eventuale tumori sau infecții. Problema: până la 30% din adulții
asimptomatici au hernii de disc vizibile pe RMN — modificări degenerative fără nicio relevanță clinică. Un RMN pozitiv nu înseamnă automat că acea hernie este cauza durerilor pacientului.[^19]
EMG-NCS furnizează informații fiziologice: arată dacă nervul funcționează normal sau nu, care axoni sunt afectați, în ce măsură și de cât timp. Nu vede anatomia, dar certifică suferința funcțională a nervului — ceea ce contează cel mai mult pentru pacient.[20][19]
� CASETĂ DE INFORMARE: „Hernie de disc la RMN dar fără sciatică” — un paradox frecvent
Studiile populaționale arată că la persoanele de 40 de ani fără nicio durere de spate, 36% au hernii de disc vizibile la RMN, iar 21% au stenoze de canal documentabile imagistic. La persoanele de 60 de ani, proporția crește și mai mult. Aceste „descoperiri întâmplătoare” (incidentalome spinale) sunt una dintre cauzele principale de supradiagnostic și supratratament în durerea lombară. Investigația electrodiagnostică vine să răspundă la întrebarea esențială: hernia care se vede la RMN afectează real și funcțional rădăcina nervoasă?
Ce adaugă concret investigația EMG-NCS?
Studiile de conducere nervoasă (NCS) și electromiografia cu ac (EMG) oferă, în contextul radiculopatiei lombare, informații care nu pot fi obținute altfel:[21][22][^5]
- Confirmarea suferinței nervoase: Prezența fibrilațiilor și a undelor pozitive ascuțite în mușchii unui miotom specific dovedește că rădăcina nervoasă responsabilă de acei mușchi a pierdut inervarea (denervare activă). Aceasta este dovada obiectivă, electrofiziologică a radiculopatiei, indiferent de aspectul RMN.[21][5]
- Localizarea nivelului: EMG permite examinarea mai multor mușchi din miotome diferite, construind o hartă de denervare care localizează cu precizie rădăcina afectată (L4 vs. L5 vs. S1 etc.) — mai ales important când RMN-ul arată modificări degenerative pe mai multe etaje.[^5]
- Cuantificarea severității: Densitatea fibrilațiilor, amplitudinea potențialelor de unitate motorie și gradul de recrutare a unităților motorii permit estimarea procentului de axoni pierduți. Denervarea ușoară (sub 30% pierdere de unități motorii) prezice recuperare bună; denervarea severă (peste 70%) indică risc de deficit permanent.[^5]
- Evaluarea mușchilor paraspinali: EMG-ul mușchilor paravertebral lombari este extrem de valoros: prezența denervării la acest nivel (proximal față de ramurile dorsale) confirmă că leziunea este la nivel radicular, nu distal. Sensibilitatea EMG paravertebral pentru radiculopatie a fost estimată la 82,6% în studii recente, cu utilitate maximă în primele 3 luni de la debut.[23][24]
- Reflexul H și undele F: Reflexul H (echivalentul electric al reflexului achilean, mediat prin S1) este un parametru NCS extrem de util în radiculopatia S1 — asimetria sa are o sensibilitate de 50% și o specificitate de 91% pentru leziunea radiculară S1. El detectează afectarea atât a fibrelor senzitive, cât și a celor motorii de la rădăcina S1 și poate fi anormal chiar și când EMG-ul muscular este normal.[25][26][^22]
- Diagnosticul diferențial: EMG-NCS diferențiază radiculopatia de o neuropatie periferică focală (de exemplu, o compresie a nervului fibular comun la cap de fibulă — o cauză frecventă de „drop foot” confundată cu radiculopatia L5), de o plexopatie lombosacrală sau de o miopatie.[20][21]
� CASETĂ DE INFORMARE: Când este cel mai bun moment pentru EMG în sciatică?
Există o fereastră temporală importantă de știut: modificările electrofiziologice de denervare (fibrilații, unde pozitive ascuțite) necesită timp să apară în mușchi după lezarea rădăcinii nervoase. Ele devin detectabile în mușchii paraspinali la 7–10 zile și în mușchii membrului inferior la 2–3 săptămâni de la debutul radiculopatiei. Testarea prea precoce poate fi fals-negativă. De aceea, ghidurile recomandă efectuarea investigației electrodiagnostice după cel puțin 3–4 săptămâni de la debutul simptomelor, dacă nu există urgență clinică.[^5]
Evoluție naturală și tratament: ce spune știința
Vestea bună: majoritatea episoadelor de sciatică acută se ameliorează spontan. Studiile de urmărire arată că la 6 săptămâni, 50–70% din pacienți au ameliorare semnificativă fără intervenție chirurgicală; la 3 luni, proporția crește la 70–80%. Această tendință de recuperare spontană este principalul argument pentru abordarea conservatoare inițială în cazurile fără semne de alarmă.[27][28][^29]
Tratamentul conservator — anti-inflamatorii (AINS), analgezice, fizioterapie activă, exerciții ghidate, injecții epidurale cu corticosteroizi în cazuri selecționate — rămâne prima linie terapeutică în sciatica fără deficit neurologic major.[^27]
Chirurgia (discectomie, decompresie) este indicată în cazuri selecționate: deficit motor progresiv, durere insuportabilă care nu cedează la tratamentul conservator după 6–12 săptămâni, sau urgența absolută a sindromului de coadă de cal. Studii comparative (inclusiv meta-analize publicate în Annals of Internal Medicine) arată că, la 1 an de la debut, rezultatele funcționale între chirurgie și tratamentul conservator sunt similare — dar chirurgia oferă o ameliorare mai rapidă a durerii în primele săptămâni.[29][27]
Tocmai pentru că decizia chirurgicală are consecințe majore și ireversibile, investigația electrodiagnostică înainte de orice intervenție adaugă o dimensiune obiectivă esențială: confirmă că suferința nervoasă există, o localizează la nivelul corect și o cuantifică — informații care ghidează chirurgul în alegerea tehnicii și a nivelului operator și care permit pacientului un consimțământ cu adevărat informat.[19][20]
� Urgența absolută: semnele de alarmă ale sindromului de coadă de cal
Dacă există o informație din acest articol pe care merită să o rețineți cu toată atenția, aceasta este sindromul de coadă de cal (Cauda Equina Syndrome — CES) — o urgență neurologică și chirurgicală maximă.
Coada de cal este ansamblul de rădăcini nervoase lombare și sacrale care coboară prin canalul lombar după ce măduva spinării se termină la nivelul L1–L2. Compresia bruscă și severă a acestor rădăcini (de obicei printr-o hernie de disc centrală masivă) produce CES — o afecțiune care, netratată chirurgical în ore, duce la paralizie permanentă, incontinență și disfuncție sexuală ireversibilă.[30][31]
Mergeți imediat la urgență (fără să așteptați) dacă apare oricare dintre:
- Amorțeală „în șa” — în perineu, organe genitale, interior coapse, zona anală (senzația că ați sta pe un scaun rece)
- Incapacitate de a urina sau pierderea controlului vezicii (retenție sau incontinență urinară nouă) • Pierderea controlului intestinal (incontinență fecală)
- Slăbiciune bruscă și severă la ambele picioare
- Sciatică bilaterală bruscă (în ambele picioare simultan)[31][32][^30]
Aceste simptome NU sunt sciatică obișnuită. Sunt o urgență medicală.
❓ Întrebări frecvente (FAQ)
Î: Am durere care coboară pe picior de 2 săptămâni. Trebuie să merg urgent la medic?
R: O sciatică de debut recent (sub 6 săptămâni), fără deficit neurologic (slăbiciune, tulburări sfincteriene) poate fi inițial monitorizată cu tratament simptomatic prescris de medicul de familie. Totuși, dacă durerea este severă, nu cedează la antiinflamatoare, sau dacă apare slăbiciune musculară ori amorțeală progresivă, consultul neurologic se impune fără întârziere.[33][27]
Î: Am făcut RMN și am hernie de disc. Asta înseamnă că trebuie operat?
R: Nu neapărat. Hernia de disc vizibilă la RMN nu justifică automat intervenția chirurgicală. Decizia operatorie se bazează pe corelarea dintre imaginea RMN, tabloul clinic și, foarte important, pe datele electrofiziologice care confirmă suferința funcțională a rădăcinii nervoase. Mulți pacienți cu hernii documentate la RMN se recuperează complet cu tratament conservator.[29][19]
Î: Ce deosebire e între o electromiografie și un RMN al coloanei?
R: Sunt investigații complementare, nu concurente. RMN-ul vede anatomia — hernii, stenoze, tumori. EMG-ul vede fiziologia — dacă și cât de mult suferă nervul. Un RMN poate fi anormal fără ca nervul să fie afectat
funcțional (incidentalome). EMG-ul confirmă dacă modificarea anatomică are consecințe nervoase reale. Cele mai bune decizii terapeutice se iau când ambele informații sunt disponibile.[20][19]
Î: Durerea mea se agravează la mers și cedează când stau pe scaun. E tot sciatică?
R: Durerea care apare la mers și cedează în flexia trunchiului (aplecat înainte, pe scaun) este mai sugestivă pentru claudicație neurogenă din stenoza de canal lombar, decât pentru hernia de disc clasică. Totuși, diagnosticul definitiv necesită evaluare neurologică și investigații specifice.[^8]
Î: Pot face EMG dacă am simptome de sciatică de numai 1 săptămână?
R: Investigația poate fi efectuată oricând, dar modificările de denervare (care sunt cele mai valoroase) devin vizibile după 2–3 săptămâni în mușchii membrelor și după 7–10 zile în mușchii paraspinali. Medicul neurolog va decide momentul optim pentru investigație în funcție de tabloul clinic.[^5]
Î: Am sciatică de ani de zile. Mai are sens să fac EMG?
R: Absolut. Chiar și în radiculopatia cronică, EMG arată care rădăcini au fost afectate, dacă există semne de reinervare (recuperare) sau de denervare activă, și ce potențial de recuperare există. Aceste informații sunt critice pentru a decide dacă chirurgia mai are sens la un pacient cu simptome vechi.[21][5]
Î: Sciatica poate dispărea de la sine, fără tratament?
R: Da, în multe cazuri. Studiile arată că 50–70% din episoadele acute se ameliorează în 6 săptămâni, iar circa 90% în 12 săptămâni, cu sau fără tratament conservator. Totuși, ameliorarea clinică a durerii nu înseamnă neapărat că nervul s-a recuperat complet, iar o parte din pacienți dezvoltă simptome cronice. Nu ignorați simptomele persistente sau progresive.[33][27][^29]
✅ Listă de verificare pentru pacient (Patient Checklist)
Simptome — bifați ce vi se potrivește
- [ ] Am durere care coboară din zona lombară spre fesă și pe picior (una sau ambele) • [ ] Durerea urmează un traseu precis, ca un „fir de foc” sau curent electric
- [ ] Am furnicături sau amorțeală pe fața externă a gambei sau pe dosul piciorului (L5) • [ ] Am furnicături sau amorțeală pe fața posterioară a gambei sau pe marginea externă a piciorului (S1) • [ ] Durerea se agravează la tuse, strănut sau la efort de defecație
- [ ] Am dificultăți la ridicarea piciorului (piciorul „nu ascultă”) sau la mersul pe vârfuri • [ ] Am observat că reflexul de la gleznă (achilean) este absent față de celălalt picior • [ ] Stau mai bine aplecat înainte sau pe scaun decât în picioare (sugestiv pentru stenoză lombară) • [ ] Simptomele durează de mai mult de 6 săptămâni
Semnale de URGENȚĂ — dacă aveți oricare din acestea, mergeți imediat la urgențe •
[ ] Amorțeală în perineu, organe genitale sau zona anală („amorțeala în șa”)
- [ ] Dificultate sau imposibilitate de a urina (retenție urinară) — NOU instalată
- [ ] Pierderea controlului vezicii sau al intestinului — NOU instalată
- [ ] Slăbiciune bruscă la ambele picioare simultan
- [ ] Durere care coboară brusc pe ambele picioare
Factori de risc — bifați ce vă descrie
- [ ] Muncă fizică grea cu ridicat repetitiv sau conducere de vehicule pe distanțe lungi • [ ] Suprapondere sau obezitate
- [ ] Fumat activ
- [ ] Episoade anterioare de durere lombară sau sciatică
- [ ] Sedentarism marcat (statul prelungit la birou/în mașină fără pauze active)
- [ ] Vârsta peste 40 de ani cu dureri lombare recurente
Înainte de consultul neurologic — pregătiți
- [ ] Când a debutat durerea și cum a evoluat (brusc sau progresiv)
- [ ] Ce o agravează: tuse, mers, statul pe scaun, aplecarea înainte sau înapoi
- [ ] Ce o ameliorează: repaus, mers, flexia trunchiului, analgezice
- [ ] Distribuția exactă a durerii/amorțelii pe membrul inferior (dacă aveți, desenați pe o foaie traseul) • [ ] Lista medicamentelor (inclusiv anticoagulante, dacă este cazul)
- [ ] Rezultatele investigațiilor anterioare (RMN, CT, ecografie, analize)
Înainte de investigația EMG-NCS — de reținut
- [ ] Pielea curată, fără loțiuni sau creme pe membre
- [ ] Haine comode, ușor de ridicat pentru expunerea gambelor și coapselor
- [ ] Mențineți membrele calde (frigul poate influența rezultatele)
- [ ] Anunțați medicul despre orice anticoagulant, pacemaker sau defibrilator
- [ ] Nu sunt necesare restricții alimentare
Articol realizat pe baza literaturii medicale internaționale incluzând surse din: NIH/StatPearls (NCBI Bookshelf), AAPMR KnowledgeNow, Mayo Clinic, University of Washington Neurology Division, Practical Neurology, International Association for the Study of Pain (IASP), European Pain Federation, American Journal of Emergency Medicine, Cochrane Database of Systematic Reviews (testul Lasègue), Annals of Clinical and Experimental Neurology, MUSCULOSKELETAL KEY. Date epidemiologice: IASP Global Burden of Low Back Pain, EAN Fact Sheet, Sage Journals UK LBP burden study.
Articol din seria „55 de articole de promovare a sănătății neuromusculare”.
Pentru informații suplimentare, ne puteți contacta la numărul de telefon 021 9979 sau pe adresa de email programari@clinicaeminescu100.ro.