PROMOȚIE EMG - NCS
- Electromiografie (EMG) fără ac — 400 lei
- Electromiografie (EMG) cu ac — 450 lei
Promoție valabilă până la 01.12.2026
Pentru informații suplimentare, ne puteți contacta la numărul de telefon 021 9979 sau pe adresa de email programari@clinicaeminescu100.ro .

Medic Primar de Medicina Interna Veronica Pop
Informatie medicala publicata la data de 27.04.2026 de Medic Primar Medicina Interna Veronica Pop
- � Notă importantă pentru cititor: Acest articol are caracter exclusiv informativ și de popularizare a cunoașterii medicale. El nu înlocuiește, sub nicio formă, un consult medical de specialitate. Dacă recunoașteți simptomele descrise în textul de față, adresați-vă medicului dumneavoastră sau unui specialist neurolog. Numai un medic specialist poate stabili un diagnostic corect și poate recomanda un tratament adecvat situației dumneavoastră individuale.
Imaginați-vă că vă treziți în miez de noapte cu mâna „amorțită” de parcă ar fi străbătută de furnicături electrice. Instinctiv, o scuturați energic — și senzația, treptat, dispare. Se poate întâmpla o dată, de două ori… apoi devine o rutină nocturnă. Dacă vi s-a întâmplat și dumneavoastră, nu sunteți singuri: milioane de oameni de pe tot globul trăiesc cu Sindromul de Tunel Carpian (STC) — cea mai frecventă neuropatie de compresie a corpului uman. Și totuși, mulți dintre ei amână diagnosticul ani de zile, confundând simptomele cu o „circulație proastă” sau cu oboseala. Aceasta este povestea unui nerv pus sub presiune, a unor simptome care vorbesc — dacă știi să le asculți — și a unui test medical care aduce claritate acolo unde clinica rămâne uneori în umbră.
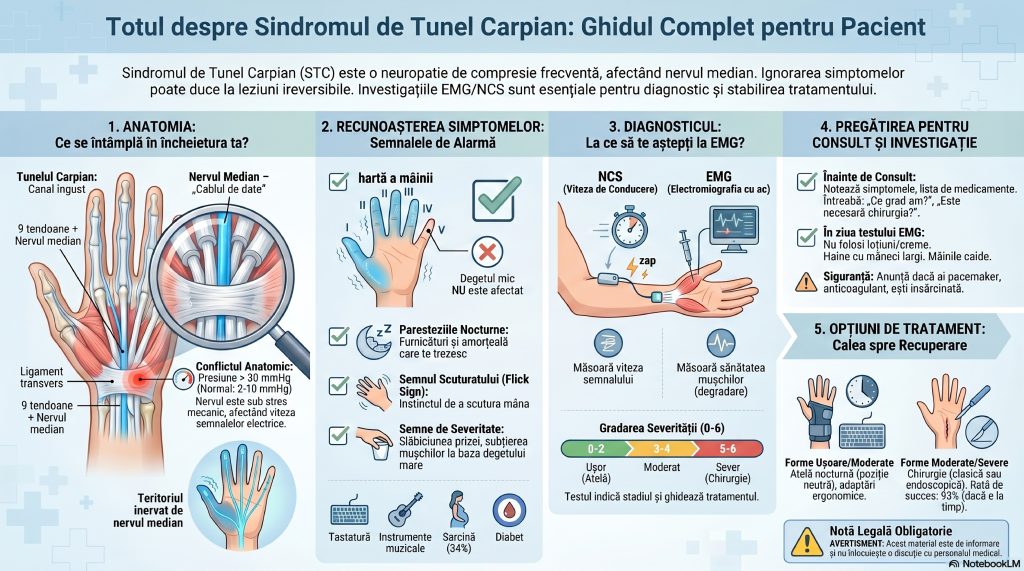
O autostradă îngustată: anatomia conflictului
Încheietura mâinii adăpostește un canal îngust, format din oasele carpiene (care alcătuiesc „podeaua” și „pereții”) și ligamentul transvers al carpului — o bandă fibro-conjunctivă solidă ce constituie „acoperișul”. Prin acest tunel trec nouă tendoane flexoare și, cel mai important, nervul median — unul dintre cei trei nervi principali ai mâinii.[1][2]
Nervul median este responsabil pentru sensibilitatea degetului mare, a indexului, a degetului mijlociu și a jumătății radiale a inelarului. Tot el comandă musculatura tenară — grupul de mușchi de la baza policelui care permite opoziția degetului mare, gestul elementar ce ne deosebește în manipularea obiectelor fine.[3][2]
� CASETĂ DE INFORMARE: Ce este un nerv periferic?
Nervii periferici sunt „cablurile de date” ale corpului nostru. Ei transmit semnale electrice în ambele sensuri: de la creier și măduva spinării spre mușchi (fibre motorii) și de la receptorii senzoriali din piele spre sistemul nervos central (fibre senzitive). Un nerv periferic este format din mii de axoni individuali, înveliți în mielină — o substanță izolatoare de natură lipidică, similară „foliei” de plastic a unui cablu electric. Când mielina este afectată, viteza de conducere nervoasă scade. Când axonii înșiși sunt lezați, funcția motorie sau senzitivă se pierde parțial sau total.
Când presiunea în interiorul tunelului depășește aproximativ 30 mmHg (față de valorile normale de 2–10 mmHg), nervul median intră sub stres mecanic. Primele structuri afectate sunt fibrele senzitive de mare calibru, responsabile de tactul fin și de detectarea vibrațiilor — de aceea primele simptome sunt senzoriale, nu motorii. Compresia prelungită și severă progresează spre deteriorarea tecii de mielină și, în cele din urmă, spre lezarea axonilor înșiși — un prejudiciu care poate deveni ireversibil dacă intervenția terapeutică întârzie.[2][4][^1]
O epidemie tăcută: cine este afectat?
Sindromul de Tunel Carpian nu este o raritate. Dimpotrivă — este cel mai frecvent motiv de trimitere la laboratorul de electromiografie și reprezintă 90% din totalul neuropatiilor focale. O meta-analiză sistematică publicată în decembrie 2024 în jurnalul Musculoskeletal Care, realizată pe datele a 5.311.785 de persoane din 15 țări, a estimat prevalența globală a STC la 14,4% (interval de încredere 95%: 6,7%–28,2%). Prevalența în țările cu venituri ridicate a fost de 16,9%, semnificativ mai mare decât în țările cu venituri medii și scăzute (11,4%), reflectând probabil concentrarea muncii repetitive și sedentare în economiile avansate.[5][6][7][3]
La nivel european, datele sunt la fel de îngrijorătoare. Un studiu francez de cohortă populațională a raportat o incidență de 3,08 cazuri la 1.000 de persoane-an, iar date din Marea Britanie arată că STC este diagnosticat în practica primară la o rată de 26 de cazuri la 10.000 de persoane-an.[^6]
În România, datele statistice disponibile indică o incidență de 1–5 cazuri la 1.000 de locuitori pe an, cu o prevalență care poate atinge 50 de cazuri la 1.000 de locuitori. Boala afectează femei în proporție de aproximativ 69% față de 31% bărbați, cu vârful de prevalență la grupele de vârstă 40–60 de ani.[8][5]
� CASETĂ DE INFORMARE: De ce femeile sunt mai afectate?
Anatomia joacă un rol important: în medie, tunelul carpian al femeilor este mai îngust decât cel al bărbaților. Modificările hormonale — sarcina, menopauza, hipotiroidismul, contraceptivele orale — duc la retenție de lichide și creșterea presiunii intracaniculare. Aproximativ 34% dintre femeile gravide dezvoltă simptome de STC în al treilea trimestru de sarcină. La pacienții diabetici, incidența STC ajunge la 14%, iar la cei cu neuropatie diabetică — la 30%.[^8]
Printre grupurile profesionale cu risc crescut se numără: utilizatorii intensivi de tastatură, pianistele și violoniștii, chirurgii, stomatologii, casierele, lucrătorii în procesarea cărnii, constructorii care folosesc unelte vibratoare și angajații liniilor de asamblare. Este important de subliniat că studiile recente infirmă mitul conform căruia utilizarea computerului per se crește riscul de STC — frecvența este similară cu cea din populația generală pentru utilizatorii de PC fără mișcări forțate repetitive.[9][10][^6]
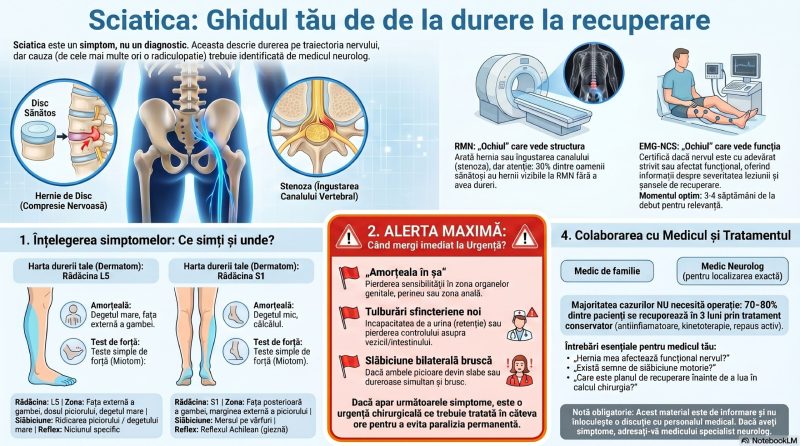
Cum vorbesc simptomele: semnele pe care nu trebuie să le ignori
STC debutează de obicei insidios, cu simptome intermitente pe care pacienții le minimalizează adesea. Înțelegerea lor este primul pas spre un diagnostic precoce.
Simptomele timpurii
Paresteziile nocturne — furnicăturile, amorțeala sau senzația de arsură care trezesc pacientul din somn — sunt considerate cel mai important semnal de alarmă timpuriu al STC. Ele apar noaptea deoarece în timpul somnului mulți oameni dorm cu încheietura mâinii îndoită, crescând presiunea intracaniculară. Distribuția este caracteristică: degetul mare, indexul, degetul mijlociu și jumătatea radială a inelarului — teritoriul de inervație al nervului median. Degetul mic nu este afectat (el este inervat de nervul cubital) — o diferență esențială pentru diagnostic.[11][12]
Semnul „scuturatului” (Flick Sign) este deseori primul gest pe care pacientul îl face intuitiv: scuturatul mâinii ca și cum ar da jos mercurul dintr-un termometru vechi aduce ameliorare temporară. Dacă medicul întreabă ce faceți cu mâna când simptomele sunt la maximum și dumneavoastră demonstrați spontan acest gest, este o informație clinică prețioasă.[^13]
Dimineața „stângace” — senzația că mâna e umflată, rigidă, necooperantă în primele 15–20 de minute după trezire, când vă luptați cu periuța de dinți sau cheia de la ușă — este un alt indicator timpuriu.[^12]
Simptomele în evoluție: semnalele de urgență
Pe măsură ce compresia persistă și nervul median suferă tot mai mult, tabloul clinic se îmbogățește cu semne motorii:
- Slăbiciune a prizei — tendința de a scăpa obiecte, dificultate în strângerea unui pahar sau a unui stilou[^14]
- Durere iradiată — deși STC este o afecțiune a încheieturii, durerea poate urca pe antebraț și chiar dincolo de cot, creând confuzie diagnostică[3][11]
- Simptome la volan — menținerea volanului timp îndelungat poate declanșa sau agrava paresteziile[^14]
- Atrofia musculaturii tenare — în stadiile severe, mușchii de la baza policelui se subțiază vizibil; aceasta este un semn de alarmă major care indică lezarea avansată, potențial ireversibilă a axonilor motorii[3][14]
� CASETĂ DE INFORMARE: Teritoriul nervului median — o hartă simplă
Degetul mic (al V-lea) este inervat de nervul cubital (ulnar), nu de nervul median. Dacă furnicăturile includ degetul mic, gândiți-vă la un alt diagnostic: sindromul de canal cubital (compresie a nervului ulnar la cot) sau o radiculopatie cervicală C8. Această distincție topografică simplă este extrem de valoroasă clinic și subliniază de ce localizarea precisă a simptomelor este atât de importantă.
Examenul clinic: primii pași ai diagnosticului
Medicul neurolog va efectua câteva manevre simple, dar revelatoare, la consultație:
Testul Phalen — pacientul menține ambele încheieturi în flexie completă timp de 60 de secunde. Dacă apar parestezii în distribuția medianului, testul este pozitiv. Sensibilitatea sa variază în literatură între 50% și 88%, specificitatea între 44% și 80%.[^15]
Semnul Tinel — percuția ușoară a tunelului carpian cu un ciocan reflexologic provoacă o senzație electrică în distribuția nervului median. Sensibilitatea estimată: 47–50%; specificitatea: 56–77%.[16][15]
Testul de compresie al nervului median — presiunea directă aplicată pe tunelul carpian timp de 30–60 de secunde reproducând simptomele are sensibilitate și specificitate mai bune decât cele două teste clasice.[^17]
� CASETĂ DE INFORMARE: De ce testele clinice nu sunt suficiente?
Deși sugestive, niciuna dintre manevrele clinice clasice nu are o sensibilitate și specificitate suficient de înaltă pentru a confirma sau infirma cu certitudine diagnosticul. Valorile lor se îmbunătățesc semnificativ atunci când mai mulți parametri sunt considerați împreună în contextul clinic complet. Mai mult: STC poate coexista cu alte afecțiuni (radiculopatie cervicală C6-C7, polineuropatie diabetică, sindromul de canal cubital) sau poate fi confundat cu ele — situație descrisă în literatura de specialitate drept double crush syndrome (sindromul dublu-strivire). De aceea, confirmarea electrofiziologică este esențială înainte de orice decizie terapeutică invazivă.[18][19]
Diagnosticul diferențial: ce altceva poate imita STC?
Simptomele STC se suprapun cu mai multe alte afecțiuni neurologice, ceea ce face diagnosticul diferențial obligatoriu:
Afecțiune | Simptome similare cu STC | Semne distinctive |
Radiculopatie cervicală C6–C7 | Durere și amorțeală în degete I– III | Durere în gât/umăr/braț, agravare la mișcări cervicale, semnul Spurling pozitiv[^11] |
Sindromul de canal cubital | Furnicături în mână | Afectare degete IV–V (nervul ulnar), agravare la flexia cotului[^11] |
Polineuropatie diabetică | Amorțeală/furnicături în mâini | Afectare simetrică, inclusiv picioare, pattern „mănuși și ciorapi”[^20] |
Sindromul dublu-strivire | Simptome combinate STC + cervical | Compresie la două niveluri simultan (gât + încheietură)[^19] |
Tenosinovita flexorilor | Durere la încheietură | Durere predominantă, mai puțin parestezii, localizare mai difuză |
Această complexitate diagnostică explică de ce investigațiile electrofiziologice — studiile de conducere nervoasă (NCS) și electromiografia (EMG) — au dobândit un rol central și indispensabil în neurologie.
Standardul de aur: ce sunt NCS și EMG și ce ne spun ele?
Termenul de „standard de aur” (gold standard) în medicină desemnează investigația de referință față de care toate celelalte metode diagnostice sunt comparate. În domeniul diagnosticului STC, studiile de conducere nervoasă (NCS) îndeplinesc acest rol, fiind recomandate de principalele ghiduri medicale internaționale: American Association of Neuromuscular & Electrodiagnostic Medicine (AANEM), American Academy of Neurology (AAN) și ghidurile europene de neurofiziologie clinică.[21][22][^18]
Asociate cu electromiografia (EMG) cu ac, ele formează împreună investigația electrodiagnostică (EDX) completă — extensia instrumentată a examenului neurologic clinic.
� CASETĂ DE INFORMARE: NCS vs. EMG — care este diferența?
NCS (Nerve Conduction Studies — Studii de conducere nervoasă): Se aplică mici impulsuri electrice pe piele, deasupra nervului, și se înregistrează răspunsul electric mai jos pe traiectul nervos. Se măsoară: (1) viteza de conducere nervoasă — cât de repede se propagă impulsul; (2) latența distală — cât timp durează semnalul să parcurgă ultima porțiune a nervului; (3) amplitudinea potențialului de acțiune — câți axoni funcționează. Toate acestea sunt parametri obiectivi, numerici, reproductibili.
EMG (Electromiografie cu ac): Un ac subțire, steril, este introdus în mușchi (de exemplu, mușchii tenari). El înregistrează activitatea electrică a unităților motorii. Prezența activității patologice de repaus (fibrilații, unde pozitive ascuțite) indică denervare, adică pierdere axonală — un semn de severitate avansată. EMG evaluează și calitatea recrutării motorii la efort voluntar.
Cele două tehnici sunt complementare: NCS răspunde la întrebarea „nervul este lent sau blocat?„, EMG răspunde la „mușchii au început deja să sufere?”
Ce anume măsoară NCS în STC?
Investigația-cheie este compararea latenței senzitive distale a nervului median față de nervul cubital (ulnar) sau radial, în aceleași degete. Când nervul median este comprimat la nivelul tunelului carpian, semnalul electric „frenează” la trecerea prin zona stenozată — latența crește, viteza de conducere scade.[23][18]
Această diferență de latență median-ulnar (median-ulnar distal sensory latency difference) este parametrul cu cea mai înaltă valoare diagnostică, cu un coeficient kappa de 0,64 față de diagnosticul clinic. Combinarea
testelor comparative median-ulnar și median-radial detectează până la 51% din cazurile ușoare care ar fi altfel ratate prin testele standard izolate.[^23]
Când boala avansează, potențialul motor compus al mușchiului abductor al policelui scurt (CMAP — Compound Muscle Action Potential) scade în amplitudine, indicând pierdere axonală motorie. Acesta este un semn de gravitate cu implicații prognostice directe.[^18]
Valoarea diagnostică — ce spune literatura științifică?
Studii de înaltă calitate publicate în reviste biomedicale de referință confirmă superioritatea electrodiagnosticului față de testele clinice izolate:
- Sensibilitate combinată a parametrilor NCS: 87–98,8% în funcție de metoda utilizată[24][25] • Specificitate: 83,5–97% pentru metodele comparative[^25]
- Un studiu Mayo Clinic pe 369 de pacienți cu diagnostic clinic de STC a arătat că doar 2,5% au primit un diagnostic alternativ după electrodiagnostic — deci ghidul clinic era corect în marea majoritate, dar tocmai aceste excepții (diagnostic alternativ, afecțiune concomitentă) sunt esențiale pentru a evita intervenții inutile[^26]
- Prezența modificărilor EMG cu ac în mușchii tenari a prezis semnificativ mai slab recuperarea postoperatorie: 43% recuperare completă față de 85,3% la cei fără modificări EMG — o demonstrație clară a valorii prognostice directe a investigației[^26]
� CASETĂ DE INFORMARE: Sensibilitate vs. specificitate — pe înțelesul tuturor
Sensibilitatea unui test indică: „Dacă boala există, testul o detectează?” Un test cu sensibilitate mare ratează puțini bolnavi (puține rezultate fals-negative).
Specificitatea indică: „Dacă boala nu există, testul spune corect că nu există?” Un test cu specificitate mare etichetează rar persoanele sănătoase ca bolnave (puține rezultate fals-pozitive).
Un bun test diagnostic are ambele valori ridicate. NCS are sensibilitate înaltă (detectează bine compresia nervoasă) și specificitate excelentă (rareori confirmă fals o boală absentă). De aceea este investigația de referință în domeniu.
Gradarea severității: de la „ușor” la „sever”
Una dintre cele mai valoroase contribuții ale EMG-NCS este cuantificarea obiectivă a severității compresiei nervoase — informație care ghidează direct decizia terapeutică. Scala cea mai utilizată în clinicile de neurofiziologie din Europa (scala Bland, adoptată și de British Society for Clinical Neurophysiology) cuprinde 7 grade (0–6):[22][27]
Grad | Descriere | Implicații terapeutice |
0 | Normal | Supraveghere, cauze alternative |
1–2 | Modificări ușoare senzitive | Atelă nocturnă, injecție cu corticosteroizi[^18] |
3 | Latență motorie prelungită | Tratament conservator sau chirurgical, la alegere |
4–5 | Amplitudine CMAP redusă | Indicație chirurgicală preferată |
6 | Absența CMAP, EMG patologic sever | Chirurgie, cu prognostic mai rezervat[18][27] |
Această gradare explică de ce, conform ghidului AANEM și experților de la Universitatea din Sydney, nicio intervenție invazivă nu ar trebui efectuată fără o investigație electrodiagnostică prealabilă. Neurologul și chirurgul trebuie să știe exact cât de mult a suferit nervul înainte de a decide calea terapeutică.[^18]
Cum se desfășoară investigația: experiența pacientului
Mulți pacienți evită trimiterea la investigația EMG-NCS dintr-o teamă mai mult sau mai puțin justificată. Iată, fără exagerări, cum arată procedura:[28][29]
Pregătirea este minimă: veniți cu pielea curată, fără creme sau loțiuni pe mâini și brațe; purtați haine comode, cu mâneci scurte sau ușor de ridicat; mâinile trebuie să fie calde (frigul reduce viteza de conducere nervoasă și poate altera rezultatele). Nu este necesară nicio pregătire specială a alimentației.[30][31]
Etapa NCS (studii de conducere nervoasă): Electrozii de suprafață sunt aplicați pe piele cu gel conductor. Medicul neurolog aplică impulsuri electrice scurte pe traseul nervului. Senzația este comparabilă cu un mic „zap” de electricitate statică — instantanee, surprinzătoare, dar nu dureroasă în sens propriu. Întreaga etapă NCS durează de obicei 15–30 de minute.[32][28]
Etapa EMG (dacă este necesară): Un ac subțire steril (mai fin decât acul de recoltare a sângelui) este introdus în mușchii selectați. Pacientul va simți o ușoară înțepătură și, uneori, o senzație de apăsare în timp ce mușchiul este evaluat. Durata totală a procedurii este de 30–60 de minute.[33][28]
După investigație: Nu există efecte secundare majore. Unii pacienți acuză o ușoară sensibilitate musculară pentru câteva ore — similară cu cea de după un efort fizic moderat. Activitățile obișnuite pot fi reluate imediat.[^28]
� CASETĂ DE INFORMARE: Contraindicații și precauții
Anunțați medicul dacă: aveți un stimulator cardiac (pacemaker) sau un defibrilator cardiac implantabil — procedura se poate adapta; urmați tratament anticoagulant (Warfarină, Xarelto etc.) — relevant pentru etapa EMG cu ac; aveți hemofilie sau alte tulburări de coagulare; aveți infecții active ale pielii la locul
investigației. Aceste condiții nu reprezintă, de regulă, contraindicații absolute, ci necesită adaptarea procedurii.[31][33]
De la diagnostic la decizie terapeutică: ce urmează după EMG-NCS?
Diagnosticul STC nu înseamnă automat operație. Gradarea electrofiziologică deschide calea unui răspuns terapeutic proporțional cu severitatea bolii:[34][18]
Tratamentul conservator — indicat în formele ușoare și moderate:
- Atela nocturnă de repaus — imobilizează încheietura în poziție neutră pe parcursul nopții, reducând presiunea intracaniculară[^35]
- Injecția locală cu corticosteroizi — eficientă în ameliorarea simptomelor pe termen scurt-mediu (mai mult de o lună)[^35]
- Fizioterapia și ajustările ergonomice — utile ca adjuvante[^34]
Decompresia chirurgicală — indicată în formele moderate-severe, la eșecul tratamentului conservator sau când EMG-NCS documentează progresie spre lezare axonală. Există două tehnici principale: chirurgia deschisă clasică și tehnica endoscopică. Ambele sunt la fel de eficiente, dar pacienții revin la activitate în medie cu o săptămână mai repede după tehnica endoscopică. Satisfacția postoperatorie la pacienții cu indicație corectă (confirmată electrofiziologic) atinge 93% față de 54% la tratamentul nechirurgical, conform unui studiu Mayo Clinic.[36][35]
� CASETĂ DE INFORMARE: De ce EMG-NCS nu este „o simplă formalitate” înainte de operație?
Un studiu publicat în Journal of Neurology (Mayo Clinic, 2018) a demonstrat că pacienții cu modificări EMG patologice în mușchii tenari aveau o rată de recuperare completă postoperatorie de doar 43%, față de 85,3% la cei cu EMG normal. Altfel spus, investigația electrodiagnostică nu confirmă doar că există o problemă — ci prezice cât de bine va fi nervul după intervenție. Aceasta este o informație esențială pentru consimțământul informat al pacientului.[^26]
Locul EMG-NCS în „ecosistemul” consultului neurologic
Este important de înțeles că EMG-NCS nu este o investigație „la cerere”, ci face parte dintr-un traseu diagnostic coerent care începe cu consultul neurologic. Medicul neurolog este cel care, după evaluarea clinică completă:
- Formulează ipoteza diagnostică
- Decide dacă și ce tip de investigație electrodiagnostică este indicată
- Interpretează rezultatele în context clinic
- Coroborează, dacă este nevoie, cu imagistica (ecografie, RMN)
- Stabilește indicația și tipul de tratament
Conform unui articol publicat în Practical Neurology (2026), EMG este cel mai frecvent solicitat pentru evaluarea neuropatiei mediane la nivelul pumnului — această întrebare clinică rămâne prima cauză de trimitere la laboratorul de neurofiziologie. Pentru cazurile cu tablou clinic clasic complet, testul adaugă valoare prin confirmarea obiectivă și gradarea severității; pentru cazurile atipice sau cu diagnostic diferențial incert, devine indispensabil.[^37]
❓ Întrebări frecvente (FAQ)
Î: Mă trezesc noaptea cu mâna amorțită, dar ziua sunt bine. Poate fi STC?
R: Da. Paresteziile nocturne intermitente sunt unul dintre cele mai timpurii și caracteristice simptome ale STC. Faptul că ziua simptomele dispar nu înseamnă că nervul nu este comprimat — înseamnă că compresia este ușoară sau moderată și că nervul se recuperează parțial când presiunea scade. Prezentați-vă la un consult neurologic.[38][12]
Î: Am dureri în umăr și braț, nu în mână. Poate fi tot STC?
R: Posibil, dar nu neapărat. STC poate produce dureri care iradiază proximal pe antebraț și chiar dincolo de cot, dar durerile în umăr și gât sugerează mai degrabă o radiculopatie cervicală. Aceste două afecțiuni pot coexista (sindromul dublu-strivire). Numai evaluarea neurologică completă, inclusiv EMG-NCS dacă este indicat, poate clarifica situația.[19][11]
Î: Lucrez la calculator toată ziua. Sunt sigur că am STC?
R: Nu neapărat. Studiile recente arată că utilizarea computerului per se, fără mișcări forțate repetitive sau poziții vicioase ale încheieturii, nu crește semnificativ riscul de STC față de populația generală. Totuși, dacă aveți simptome, nu le ignorați — cauza poate fi alta.[^10]
Î: Trebuie să fac EMG-NCS înainte de operație?
R: Ghidurile internaționale (AANEM, AAN, AAOS) recomandă efectuarea investigației electrodiagnostice înaintea oricărei intervenții invazive — injecție sau chirurgie — pentru confirmare diagnostică, gradarea severității și valoarea prognostică. Chirurgia fără confirmare electrodiagnostică este, conform multor experți, comparabilă cu tratarea pneumoniei fără radiografie pulmonară.[^18]
Î: Investigația EMG este dureroasă?
R: Studiile de conducere nervoasă (NCS) sunt bine tolerate de marea majoritate a pacienților — senzația electrică este surprinzătoare, dar nu dureroasă în sens propriu. Electromiografia cu ac este mai puțin confortabilă, dar studiile comparative arată că este mai puțin invazivă decât o recoltare de sânge obișnuită. Nu există efecte secundare durabile.[28][18]
Î: Pot face EMG-NCS dacă am diabet?
R: Da. De fapt, pacienții cu diabet zaharat au un risc crescut de STC (incidență de 14%, față de 3-5% în populația generală) și, simultan, pot avea o polineuropatie diabetică. Investigația EMG-NCS este extrem de valoroasă tocmai pentru a diferenția STC de polineuropatia diabetică sau pentru a documenta coexistența lor — o situație frecventă care impune o abordare terapeutică specifică.[8][18]
Î: STC poate apărea la ambele mâini?
R: Da, frecvent. Afectarea bilaterală este comună, deși de obicei mâna dominantă este mai sever afectată. EMG NCS poate evalua simultan ambele mâini, ceea ce permite o imagine completă a situației.[^10]
Î: Dacă NCS-ul este normal, înseamnă că nu am STC?
R: Nu neapărat. Există cazuri de STC cu electrodiagnostic normal sau la limită, mai ales în formele foarte timpurii sau când se folosesc doar teste standard și nu metodele comparative mai sensibile. Un medic neurolog cu experiență va ști când să repete investigația sau să utilizeze tehnici mai rafinate.[23][18]
✅ Listă de verificare pentru pacient (Patient Checklist)
Simptome — recunoașteți vreunul din acestea?
- [ ] Mă trezesc noaptea cu amorțeală, furnicături sau senzație de arsură în mână
- [ ] Agit sau „scutur” mâna pentru a ameliora simptomele
- [ ] Furnicăturile apar la degetul mare, index, mijlociu (nu la degetul mic)
- [ ] Dimineata mâna mi se pare „stancă” sau umflată timp de câteva minute
- [ ] Simțt durere sau amorțeală când țin volanul mașinii sau telefonul prelungit
- [ ] Scap obiecte din mână fără să vreau, am greutate la însăilarea unui nasture
- [ ] Simt slăbiciune la prinderea obiectelor fine
- [ ] Observ că musculatura de la baza degetului mare s-a subțiat vizibil
- [ ] Simptomele s-au agravat progresiv în ultimele luni
Factori de risc — bifați ce vă descrie?
- [ ] Sunt femeie în intervalul de vârstă 40–60 de ani
- [ ] Am sau am avut diabet zaharat
- [ ] Am sau am avut hipotiroidism
- [ ] Sunt sau am fost însarcinată (simptome apărute în sarcină)
- [ ] Am obezitate sau suprapondere semnificativă
- [ ] Lucrez cu mișcări repetitive ale mâinilor (procesare, asamblare, muzică etc.)
- [ ] Am suferit fracturi sau traumatisme la nivelul încheieturii
- [ ] Am artrită reumatoidă, gută sau alte artropatii inflamatorii
- [ ] Am rude de gradul I cu STC confirmat
Înainte de consultul neurologic — pregătiți:
- [ ] O listă completă a medicamentelor pe care le luați (inclusiv suplimente)
- [ ] Informații despre profesia dumneavoastră și activitățile manuale zilnice
- [ ] Cronologia simptomelor: când au început, cum au evoluat, ce le agravează/ameliorează • [ ] Rezultatele oricaror investigatii anterioare (ecografie, RMN, analize)
- [ ] Ìentrebări pe care doriți să le adresați medicului
Înainte de investigatia EMG-NCS — de reținut:
- [ ] Nu aplicați creme, loțiuni sau uleiuri pe mâini și brațe în ziua investigației
- [ ] Purtați haine comode cu mâneci scurte sau ușor de ridicat
- [ ] Mențineți mâinile calde (evitați frigul înaintea testului)
- [ ] Continuați medicamentele obișnuite, dacă medicul nu v-a indicat altfel
- [ ] Anunțați medicul dacă aveți pacemaker, defibrilator sau utilizați anticoagulante • [ ] Mancați și beți normal (nu este necesară nicio restricție alimentară)
Articol realizat pe baza literaturii medicale internationale, incluzand surse din: National Institutes of Health (NIH/PubMed), Nature Reviews Disease Primers, American Association of Neuromuscular & Electrodiagnostic Medicine (AANEM), American Academy of Family Physicians (AAFP), Stanford Medicine, Mayo Clinic, Cleveland Clinic, British Society for Clinical Neurophysiology (BSCN), University of Sydney, Beaumont Health / Royal Oak MI. Date epidemiologice pentru Romania: surse nationale (Romedic, Bioclinica, sindromuldetunelcarpian.ro).
Articol din seria „55 de articole de promovare a sănătății neuromusculare”.
Pentru informații suplimentare, ne puteți contacta la numărul de telefon 021 9979 sau pe adresa de email programari@clinicaeminescu100.ro.