PROMOȚIE EMG - NCS
- Electromiografie (EMG) fără ac — 400 lei
- Electromiografie (EMG) cu ac — 450 lei
Promoție valabilă până la 01.12.2026
Pentru informații suplimentare, ne puteți contacta la numărul de telefon 021 9979 sau pe adresa de email programari@clinicaeminescu100.ro .

Medic Primar de Medicina Interna Veronica Pop
Informatie medicala publicata la data de 27.04.2026 de Medic Primar Medicina Interna Veronica Pop
- � Notă importantă pentru cititor: Acest articol are caracter exclusiv informativ și de popularizare a
cunoașterii medicale. El nu înlocuiește, sub nicio formă, un consult medical de specialitate.
Dacă recunoașteți simptomele descrise în textul de față sau dacă aveți diabet zaharat, adresați-vă
medicului dumneavoastră curant sau unui specialist neurolog. Numai un medic specialist poate stabili un
diagnostic corect și poate recomanda un tratament adecvat situației dumneavoastră individuale.
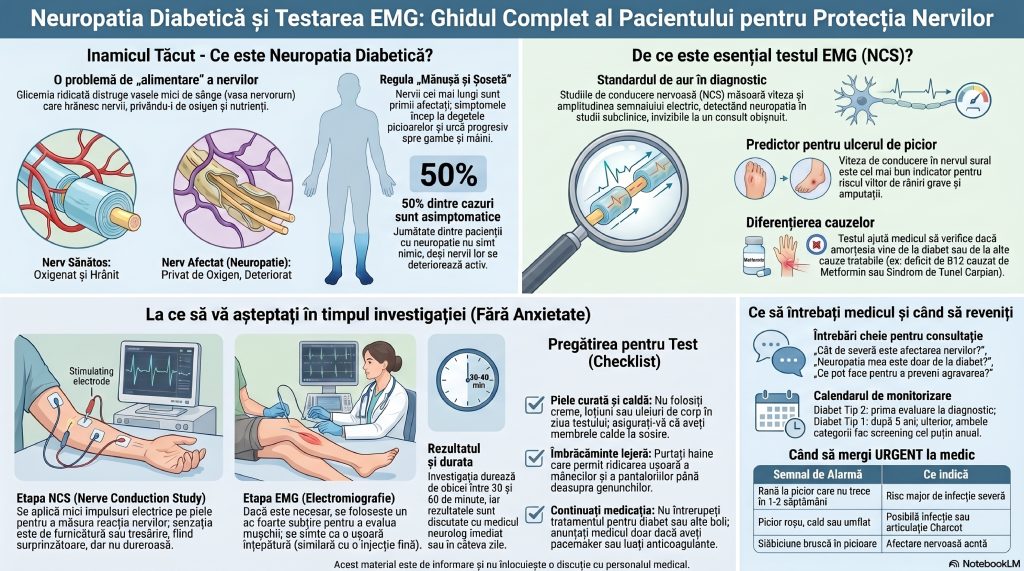
Picioarele lui nu mai simt frigul. Nu mai simt căldura. Nici pietrișul de sub talpă. Nu mai simt nici cuiul care a intrat în pantof și a stat acolo ore întregi, fără ca el să știe. Până când s-a uitat jos. Aceasta nu este o metaforă literară — este realitatea trăită de milioane de pacienți cu diabet zaharat, în fiecare an, pe toate continentele. Neuropatia diabetică este cea mai frecventă complicație cronică a diabetului și, paradoxal, cea mai tăcută: avansează ani de zile fără să „strige”, instalând o orbire senzitivă progresivă care transformă piciorul bolnavului dintr-un aparat de simțit în piele inertă — incapabilă să mai semnaleze pericolul. Înțelegerea acestui proces, detectarea lui precoce și cuantificarea lui obiectivă sunt trei argumente puternice pentru care pacientul cu diabet și neurologul său formează un parteneriat medical de neînlocuit.
Diabetul și nervii: o relație complicată
Diabetul zaharat — atât tipul 1 (autoimun), cât și tipul 2 (metabolic) — este definit prin hiperglicemie cronică: un exces persistent de glucoză în sânge. Iar această glucoză în exces nu este inofensivă. Pe termen lung, ea se transformă dintr-un combustibil vital în un agent toxic care lezează sistematic cele mai fine structuri ale corpului: vasele de sânge minuscule (microangiopatia) și, prin ele, nervii periferici care depind de aceste vase pentru supraviețuire.[1][2]
Nervii periferici sunt hrăniți de o rețea de capilare numite vasa nervorum — vasele nervului. Hiperglicemia cronică lezează progresiv aceste capilare prin mai multe mecanisme moleculare care au fost intens studiate în ultimul deceniu: activarea căii poliol (glucoza în exces este convertită în sorbitol, care se acumulează toxic în fibrele nervoase), formarea produșilor avansați de glicație (AGE), stresul oxidativ mitocondrial și activarea cascadei inflamatorii. Rezultatul net este același: privarea nervilor de oxigen și nutrienți, deteriorarea tecii de mielină și, în cele din urmă, moartea axonilor.[3][4][^5]
� CASETĂ DE INFORMARE: Ce sunt produșii avansați de glicație (AGE)?
Când glucoza rămâne în exces în sânge, ea se „lipește” chimic de proteinele din corp — inclusiv de cele din pereții vaselor și din teaca nervoasă — printr-un proces numit glicație. Produșii avansați de glicație (Advanced Glycation End-products — AGE) sunt complexe molecule rigide, disfuncționale, care alterează
structura și funcția proteinelor afectate. Sunt responsabili pentru îngroșarea pereților vaselor mici, reducerea fluxului sangvin spre nervi și declanșarea inflamației locale. HbA1c — indicatorul pe care medicul îl urmărește pentru controlul diabetului — este, de fapt, hemoglobina „glicată”: o formă de AGE care reflectă nivelul mediu al glicemiei pe ultimele 3 luni.
Cât de frecventă este neuropatia diabetică?
Cifrele sunt profund îngrijorătoare. Neuropatia diabetică este cea mai frecventă complicație cronică a diabetului zaharat, afectând în medie 30–50% din totalul pacienților diabetici de-a lungul vieții lor. În diabetul zaharat tip 2 — cel mai răspândit (90% din cazuri) — prevalența neuropatiei periferice atinge 50,7%.[6][7][^8]
Dar poate cel mai alarmant aspect este invizibilitatea sa: conform Declarației de Poziție a American Diabetes Association (ADA), până la 50% din neuropatiile diabetice periferice pot fi complet asimptomatice — pacientul nu simte absolut nimic, deși nervii se deteriorează. O cercetare realizată pe un lot de 25.000 de pacienți cu diabet din România (2015, publicată în Journal of Diabetes and Its Complications) a arătat că 52% dintre pacienții care au răspuns „nu am neuropatie” aveau, la testarea obiectivă, scoruri sugestive pentru neuropatie nedocumentată. Altfel spus: mai mult de jumătate din bolnavii cu neuropatie nici nu știau că o au.[9][10]
În România, datele statistice disponibile arată o rată de incidență spitalicească a neuropatiei diabetice de 414,97 cazuri la 100.000 de persoane (date pe 2019, publicate în PMC/NIH, 2024), cu variații semnificative între județe corelate cu statusul socioeconomic. Un studiu din județul Bihor a documentat o prevalență a neuropatiei de 28,70% la diabetul tip 1 și 50,70% la diabetul tip 2 în cohorte reprezentative.[11][7]
� CASETĂ DE INFORMARE: De ce nervii lungi sunt primii afectați?
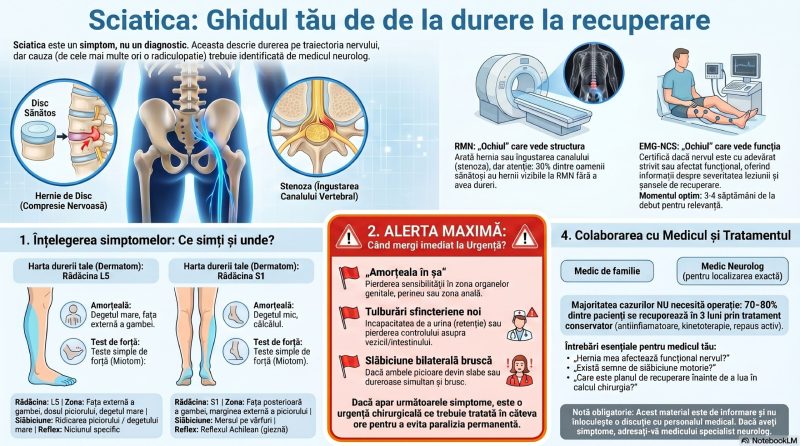
Neuropatia diabetică urmează o regulă anatomică simplă: nervii cei mai lungi sunt primii afectați. Fibrele nervoase care inervează degetele picioarelor sunt cele mai lungi din corp — unele au peste un metru lungime. Ele au cel mai lung traseu de alimentat cu oxigen și nutrienți și sunt, prin urmare, cele mai vulnerabile la ischemia produsă de microvascular diabetică. De aceea simptomele debutează tipic la picioare și urca progresiv — un model cunoscut ca distribuție „în mănușă și șosetă”. Abia când neuropatia avansează mult ajunge să afecteze mâinile și brațele.
Tipurile de neuropatie diabetică: mai mult decât „picioare amorțite”
Diabetul poate afecta orice tip de fibră nervoasă și orice segment al sistemului nervos periferic, producând un spectru larg de sindroame cu prezentări clinice distincte.[12][13]
Polineuropatia senzitivomotorie distală simetrică — forma prototip
Aceasta este, cu mult, cea mai frecventă formă de neuropatie diabetică și prototipul la care ne gândim când spunem „neuropatie diabetică”. Debutează insidios cu:[14][8]
- Amorțeală și parestezii (furnicături, senzație de „picioare adormite”) bilateral, cu debut la degete și urcare progresivă
- Durere neuropatică — arsură, senzație de curent electric, înțepături, adeseori mai intensă noaptea • Alodinia — durere la atingere ușoară (chiar și greutatea cearceafului poate fi intolerabilă)
- Pierderea sensibilității protective — pacientul nu mai simte durerea, temperatura sau presiunea la nivelul tălpilor — cea mai periculoasă consecință[15][16]
- Slăbiciune musculară distală — în stadii avansate, mușchii picioarelor și mâinilor se atrofiază
Neuropatia diabetică dureroasă (Painful DPN)
O meta-analiză publicată în Frontiers in Neurology (2025) estimează prevalența neuropatiei diabetice dureroase la 33,9% din toți pacienții cu neuropatie diabetică. Această formă implică dureri neuropatice cronice severe — arsuri nocturne, șocuri electrice spontane — care au un impact devastator asupra calității vieții: tulburări de somn, depresie, anxietate, izolare socială.[17][18][^14]
Neuropatia autonomă diabetică
Sistemul nervos autonom controlează funcțiile „invizibile” ale corpului: bătăile inimii, tensiunea arterială, transpirația, digestia, vezica urinară, funcția sexuală. Diabetul poate deteriora și aceste fibre nervoase autonome, producând:[13][15]
- Hipotensiune ortostatică (amețeli, leșin la ridicarea din pat)
- Tahicardie de repaus și neuropatie cardiacă autonomă (factor de risc independent pentru moarte subită)
- Gastroparezie (stomacul nu se mai golește normal: greață, sațietate precoce, vărsături) • Disfuncție vezicală (vezică neurogenă)
- Disfuncție erectilă (unul dintre primele semne ale neuropatiei autonome la bărbații diabetici)
- Hipoglicemie asimptomatică — pacientul nu mai simte semnele de alarmă ale glicemiei scăzute — pericol vital
Amiotrofia diabetică (Neuropatia radiculoplexuală)
O formă mai rară dar dramatică, care produce slăbiciune și durere asimetrică severă la nivelul coapsei, asociată cu atrofie musculară — apare de obicei la pacienți mai în vârstă cu diabet tip 2 și are, cu tratament adecvat, un prognostic de recuperare relativ bun.[^12]
Mononeuropatii focale
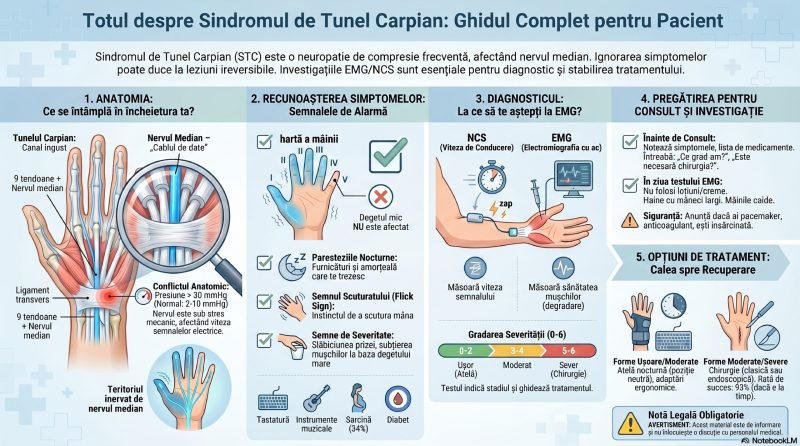
Diabetul poate comprima preferențial anumiți nervi periferici în zonele lor naturale de vulnerabilitate. Cel mai frecvent exemplu este Sindromul de Tunel Carpian — de circa 3 ori mai frecvent la diabetici față de populația generală. Pot fi afectați și nervii cranieni (paralizie de nerv oculomotor cu diplopie) sau nervii intercostali (durere radiculară toracică).[^12]
� CASETĂ DE INFORMARE: Fibre groase vs. fibre subțiri — două tipuri de suferință
Sistemul nervos periferic conține două mari categorii de fibre:
Fibre mielinizate mari (fibre Aβ) — conduc rapid informații despre atingere, vibrații și poziția articulațiilor. Sunt cele evaluate direct prin NCS (studii de conducere nervoasă): când sunt afectate, vitezele de conducere scad și amplitudinile potențialelor scad. Se deteriorează mai ușor, dar sunt mai bine detectabile electrofiziologic.
Fibre mielinizate subțiri și amielinice (Aδ și C) — conduc semnalele de durere și temperatură. Sunt afectate în neuropatia de fibră subțire (small fiber neuropathy), care poate apărea la diabetici chiar când NCS-ul standard este normal. Detectarea lor necesită teste specializate (biopsia cutanată cu cuantificarea densității fibrelor intraepidermale sau testarea cantitativă a sensibilității — QST).
Un pacient diabetic poate prezenta neuropatie de fibră subțire (cu arsuri și durere neuropatică) cu NCS complet normal — de aceea evaluarea neurologică completă rămâne indispensabilă.
Consecințele neuropatiei nedepistate: de la ulcer la amputație
Neuropatia diabetică nu este „doar amorțeală”. Ea se află la originea celui mai costisitor și mai devastator lanț de complicații ale diabetului: ulcerul de picior diabetic → infecție → gangrena → amputație.
Datele sunt dramatice:
- 25% din pacienții cu diabet vor dezvolta un ulcer de picior pe parcursul vieții[^6] • 80% din amputațiile diabetice sunt precedate de un ulcer de picior[^19]
- La nivel mondial, o amputație non-traumatică a membrului inferior se produce la fiecare 30 de secunde la un pacient diabetic[^20]
- Mortalitatea la 5 ani după o amputație majoră diabetică depășește mortalitatea majorității formelor de cancer — o statistică alarmantă, rar comunicată pacienților[^20]
- Studiul DCCT/EDIC (Diabetes Control and Complications Trial, publicat în Diabetes Care, 2022) a demonstrat că viteza de conducere a nervului sural (un parametru NCS) este un predictor independent al riscului de ulcer de picior — cu valoare predictivă superioară multor biomarkeri clinici[^19]
� CASETĂ DE INFORMARE: De ce piciorul diabetic „nu doare” — și de ce asta e periculos
Durerea este, în mod normal, un sistem de alarmă vital: ne spune că ceva e în regulă. Neuropatia diabetică distruge tocmai acest sistem. Pacientul nu simte că are o piatră în pantof, că mersul pe suprafețe tari i-a provocat o bătătură, că apa din baie e prea fierbinte, că o rană mică s-a infectat. Fără durere ca semnal de oprire, leziunile minore devin răni profunde, rănile devin infecții, infecțiile devin necroze. Este, practic, o pierdere a celui mai bun sistem de protecție al corpului față de mediu — și explică de ce simpla inspecție zilnică a picioarelor este recomandată tuturor pacienților cu neuropatie confirmată.
Diagnosticul neuropatiei diabetice: de la simptom la certitudine
Ce recomandă American Diabetes Association?
Standardele de îngrijire în diabet (ADA, 2025) — cel mai autoritar ghid medical internațional în domeniu — stipulează clar:[^21]
- Toți pacienții cu diabet trebuie evaluați pentru neuropatia periferică diabetică — cei cu diabet tip 2, de la momentul diagnosticului; cei cu diabet tip 1, la 5 ani de la diagnostic — și cel puțin anual ulterior.
- Evaluarea standard include: istoricul clinic, testarea sensibilității la temperatura și înțepătură (fibre subțiri), testarea sensibilității vibratoare cu diapazon de 128 Hz (fibre groase), și testul cu monofilamentul de 10 g pentru identificarea piciorului cu risc de ulcerație.
Totuși, aceste teste de screening clinic — deși esențiale — au limitări clare. Ele pot fi normale în stadiile subclinice timpurii și nu pot cuantifica obiectiv severitatea afectării nervoase sau rata de progresie a bolii. Aceasta este lacuna pe care investigația electrodiagnostică vine să o completeze.
Rolul investigației NCS în neuropatia diabetică
Studiile de conducere nervoasă (NCS) sunt recunoscute ca standardul de aur pentru confirmarea și cuantificarea neuropatiei diabetice periferice în practica clinică și cercetarea medicală. Iată ce informații concrete furnizează:[22][23][^24]
Detectarea subclinică — înainte de simptome
Un studiu transversal publicat în 2025 (NeuroQuantology) a examinat 50 de pacienți cu diabet tip 2 complet asimptomatici (fără nicio acuză neurologic) și 50 de martori sănătoși. Rezultatele au fost revelatoare: pacienții diabetici asimptomatici aveau deja latențe motorii semnificativ mai prelungite, viteze de conducere motorie semnificativ mai scăzute și amplitudini ale potențialelor senzitive semnificativ mai mici comparativ cu martorii — toate diferențe statistice semnificative (p<0.001). Amplitudinea nervului sural se corela
invers cu HbA1c (r = -0.58) și cu durata diabetului (r = -0.64). Neuropatia era prezentă, măsurabilă, dar invizibilă clinic.[^25]
Nervul sural — santinela sistemului
Sural nerve conduction velocity (viteza de conducere a nervului sural) este parametrul NCS cu cea mai înaltă sensibilitate pentru neuropatia diabetică precoce. O meta-analiză publicată în PMC/NIH (2024), bazată pe 26 de studii, a raportat o medie a vitezei de conducere surale de 42,12 m/s (interval de încredere 95%: 39,87– 44,36) la populațiile diabetice — semnificativ sub limita normală de ~50 m/s. Nervul sural — pur senzitiv, fără componente motorii, cel mai lung nerv senzitiv pur al gambei — reflectă preferențial deteriorarea fibrei nervoase lungi și poate fi anormal cu ani înainte ca pacientul să aibă simptome.[26][27]
Cuantificarea severității și progresia în timp
Spre deosebire de simptome (care variază zilnic și sunt influențate de stres, somn, hidratare), parametrii NCS sunt reproductibili și obiectivi. Ei permit:
- Stadializarea severității neuropatiei (ușoară/moderată/severă)
- Compararea seriei de investigații în timp pentru documentarea progresiei sau a ameliorării • Evaluarea răspunsului la intervențiile terapeutice (controlul glicemic, medicație)[23][22]
4. Diferențierea de alte neuropatii
Nu orice neuropatie la un pacient diabetic este neuropatie diabetică. Diabeticii au risc crescut de a dezvolta concomitent alte neuropatii: hipotiroidism (care produce neuropatie proprie), neuropatii carențiale (deficit de B12 — frecvent la utilizatorii de Metformin), neuropatii toxice (alcool, medicamente) sau neuropatii autoimune inflamatorii (tratabile, dar cu evoluție diferită). NCS poate diferenția aceste entități prin pattern-ul specific de afectare a nervilor — informație critică pentru a nu rata o cauză tratabilă.[2][14]
Valoarea predictivă pentru complicații
Studiul DCCT/EDIC, publicat în Diabetes Care (2022) pe 1.441 de pacienți cu diabet tip 1 urmăriți 23 de ani, a demonstrat că viteza de conducere nervoasă sural este un predictor independent al riscului de ulcer de picior și amputație — confirmat prin analiză multivariată Cox. Această valoare predictivă este argumentul scientific cel mai puternic pentru screeningul neurofiziologic la pacienții cu diabet.[^19]
� CASETĂ DE INFORMARE: Ce înseamnă o viteză de conducere nervoasă scăzută?
În mod normal, un semnal electric parcurge un nerv periferic cu viteze între 40 și 70 de metri pe secundă (144–252 km/h). Când teaca de mielină este deteriorată de hiperglicemia cronică, „izolatorul” cablului electric se deteriorează și semnalul se propagă mai lent — viteza de conducere scade sub valorile normale. Când axonul însuși este distrus, amplitudinea potențialului scade — mai puțini „conductori” transportă semnalul. NCS măsoară exact aceste două dimensiuni: viteza (indicator al integrității mielinei)
și amplitudinea (indicator al numărului de axoni funcționali). Combinarea lor permite o descriere precisă a mecanismului și severității leziunii nervoase.
Controlul glicemic și nervii: o ecuație crucială
Relația dintre controlul glicemic și neuropatie este bine documentată, cu diferențe importante între tipul 1 și tipul 2 de diabet:
- În diabetul tip 1, studiul DCCT — cel mai important trial clinic din istoria diabetologiei — a demonstrat că controlul glicemic intensiv reduce riscul de neuropatie cu 60% față de tratamentul convențional.[^14]
- În diabetul tip 2, efectul controlului glicemic asupra neuropatiei este mai modest — sugerând că, pe lângă hiperglicemie, alți factori metabolici (dislipidemie, obezitate, hipertensiune) contribuie semnificativ.[^14]
Aceste date înseamnă că neuropatia diabetică nu este o fatalitate inevitabilă, ci o complicație în mare parte prevenibilă și potențial stabilizabilă — dacă este detectată devreme și dacă factorii de risc sunt controlați eficient. Investigația neurofiziologică nu este, astfel, un simplu „test de confirmare” — este un instrument activ de monitorizare care ghidează intensificarea tratamentului.
� CASETĂ DE INFORMARE: Metformina și deficitul de vitamina B12 — o legătură de știut
Metformina — medicamentul de primă linie în diabetul tip 2 — interferă cu absorbția vitaminei B12 la nivelul intestinului subțire prin competiție cu receptorii de captare ai calciului. Utilizarea prelungită de Metformin produce deficit de B12 la 10–30% din pacienți, iar deficitul de B12 produce o neuropatie periferică proprie, care se suprapune și poate agrava neuropatia diabetică. NCS poate detecta această suprapunere și poate orienta investigația biologică (dozarea B12 și a homocisteinei). De aceea, ADA recomandă monitorizarea periodică a B12 la pacienții tratați pe termen lung cu Metformin.
Tratamentul neuropatiei diabetice: ce poate și ce nu poate face medicina
Adevărul onest, susținut de consensul medical internațional, este că nu există în prezent un tratament care să repare nervii deja distruși de diabet. Medicina actuală poate:[^14]
Preveni și încetini progresia — prin controlul glicemic, tensional și lipidic riguros, renunțarea la fumat, scădere în greutate, activitate fizică regulată.[9][14]
Trata durerea neuropatică — prin agenți farmacologici cu eficacitate dovedită: anticonvulsivante (Pregabalinum, Gabapentinum), antidepresive triciclice (Amitriptilina) sau SNRI (Duloxetina), opioide în cazuri selecționate. ADA și ghidurile europene recomandă Duloxetina și Pregabalinum ca agenți de primă linie pentru durerea neuropatică diabetică.[28][14]
Proteja piciorul — prin educarea pacientului, îngrijire podiatrică regulată, încălțăminte terapeutică, detectarea precoce a leziunilor.[^21]
Tocmai pentru că tratamentul de fond (repararea nervilor) nu există, prevenția prin control metabolic agresiv și detectarea precoce prin screening neurofiziologic devin cu atât mai importante.
Cine, când și cât de des? Ghidul practic al pacientului cu diabet
Urmând recomandările ADA (2025) și ale ghidurilor europene de neurologie, screeningul pentru neuropatia diabetică ar trebui să urmeze acest calendar:[29][21]
Tip de diabet | Prima evaluare | Frecvența ulterioară |
Diabet tip 2 | La diagnostic | Cel puțin anual |
Diabet tip 1 | La 5 ani de la diagnostic | Cel puțin anual |
Diabet tip 1 sau 2 cu simptome | Imediat, indiferent de durata bolii | La indicația medicului |
Diabet cu ulcer de picior în antecedente | La fiecare vizită medicală | Continuu |
Investigația electrodiagnostică NCS (și EMG, dacă este indicat) este solicitată de medicul neurolog atunci când:[2][9]
- Screeningul clinic anual ridică suspiciunea de neuropatie
- Pacientul acuză simptome sugestive (amorțeală, arsuri, dureri nocturne la picioare) • Există discrepanță între simptome și examinarea clinică
- Se dorește diferențierea neuropatiei diabetice de alte cauze de neuropatie
- Se monitorizează evoluția sau răspunsul la tratament
- Se evaluează riscul de ulcer de picior înainte de o intervenție chirurgicală
❓ Întrebări frecvente (FAQ)
Î: Am diabet de 10 ani, dar nu am nicio durere sau amorțeală la picioare. Am nevoie de EMG?
R: Paradoxal, da — tocmai absența simptomelor este îngrijorătoare. Conform ADA, până la 50% din neuropatiile diabetice sunt asimptomatice. Studiile arată că anomalii electrofiziologice documentabile prin NCS sunt prezente la mulți pacienți diabetici aparent asimptomatici. Medicul dumneavoastră neurolog va decide dacă și când este indicată investigația, în funcție de evaluarea clinică anuală recomandată.[25][9]
Î: Am amorțeală la tălpi de câteva luni. Poate fi altceva decât diabetul?
R: Absolut. Chiar dacă aveți diabet, există și alte cauze de neuropatie care trebuie excluse: deficit de vitamina B12 (mai ales dacă luați Metformin), hipotiroidism, neuropatii compresive (sindromul de tunel carpian, care e mai frecvent la diabetici), alcool, medicamente nefrotoxice, neuropatii autoimune. NCS poate ajuta la diferențierea acestor cauze prin pattern-ul specific al afectării.[2][12]
Î: Dacă NCS-ul este normal, înseamnă că nu am neuropatie diabetică?
R: Nu neapărat. NCS standard evaluează fibrele nervoase mari mielinizate. Neuropatia de fibră subțire (small fiber neuropathy) — care afectează fibrele de durere și temperatură — poate fi prezentă cu NCS normal. Medicul poate solicita teste suplimentare (biopsia cutanată, QST) dacă suspiciunea clinică rămâne ridicată.[18][12]
Î: Investigația EMG-NCS doare? Trebuie să mă pregătesc special?
R: Pregătirea este simplă: piele curată fără creme sau loțiuni, haine cu mâneci și picioare ușor de ridicat, membre calde. Etapa NCS implică mici impulsuri electrice pe piele — surprinzătoare, dar nu dureroase în sensul propriu. Etapa EMG cu ac (dacă este necesară) presupune o ușoară înțepătură. Nu sunt necesare restricții alimentare. Anunțați medicul dacă aveți pacemaker sau luați anticoagulante.[30][31]
Î: Dacă nervii au fost deja afectați, merită să mai fac investigația?
R: Fără îndoială. Chiar și în neuropatia avansată, NCS cuantifică severitatea afectării, identifică ce nervi și ce tipuri de fibre sunt afectate, documentează eventuale cauze tratabile suprapuse și furnizează o linie de bază pentru monitorizarea evoluției. De asemenea, riscul de ulcer de picior și amputație crește proporțional cu severitatea electrofiziologică — o informație cu impact direct în planul de prevenție.[^19]
Î: Controlul bun al glicemiei poate inversa neuropatia existentă?
R: Parțial. Controlul glicemic intensiv previne progresia și, în stadii timpurii, poate ameliora unele aspecte funcționale. Nervii afectați sever au o capacitate limitată de regenerare. Tocmai de aceea diagnosticul precoce — înainte ca leziunile să devină ireversibile — are o valoare terapeutică directă. NCS detectează neuropatia în stadii în care intervenția terapeutică are cel mai mare impact.[32][14]
✅ Listă de verificare pentru pacientul cu diabet (Patient Checklist)
Simptome neurologice — bifați ce vi se potrivește
- [ ] Am amorțeală sau furnicături la degetele de la picioare sau la tălpi
- [ ] Simt senzație de arsură sau „picioare fierbinți” noaptea
- [ ] Simptomele de la picioare se agravează noaptea și mă trezesc din somn
- [ ] Nu simt bine temperatura apei la duș/baie (picioarele nu simt dacă apa e prea fierbinte) • [ ] Am găsit o rană sau o bătătură pe picior pe care nu o simțeam
- [ ] Simt că picioarele sunt „vată” sau că merg pe perne
- [ ] Am amețeli la ridicarea bruscă în picioare (hipotensiune ortostatică) • [ ] Am tulburări de digestie (senzație de sațietate precoce, greață, balonare persistentă) • [ ] Am dificultăți la urinare sau pierderi urinare involuntare
- [ ] Simt slăbiciune la picioare sau la mâini
- [ ] Am amorțeală și la mâini (mai ales palme și degete)
Factori de risc — bifați ce vă descrie
- [ ] Diabet diagnosticat de mai mult de 5 ani
- [ ] Control glicemic nesatisfăcător (HbA1c > 7% la controale repetate) • [ ] Dislipidemie sau hipertensiune asociate diabetului
- [ ] Fumat activ
- [ ] Consum semnificativ de alcool
- [ ] Tratament cu Metformin de lungă durată (fără monitorizarea B12) • [ ] Antecedente de ulcer de picior sau intervenție chirurgicală la picior • [ ] Obezitate marcată
Monitorizare recomandată — tabel de urmărire anuală •
[ ] Mi-am efectuat evaluarea anuală a picioarelor cu medicul diabetolog sau de familie • [ ] Am efectuat testul cu monofilamentul de 10g (an curent)
- [ ] Am verificat vitamina B12 (dacă iau Metformin de lungă durată)
- [ ] Am consultat neurologul dacă au apărut simptome noi sau s-au agravat cele existente
Înainte de investigația EMG-NCS — de reținut
- [ ] Pielea curată, fără creme sau loțiuni pe membre
- [ ] Haine comode (mâneci și picioare ușor de ridicat)
- [ ] Membre calde la momentul investigației
- [ ] Anunțați medicul despre pacemaker, anticoagulante sau alte implante electronice • [ ] Continuați medicamentele obișnuite (inclusiv antidiabeticele)
Semnale de URGENȚĂ — mergeți imediat la medic dacă
- [ ] Ați descoperit o rană la picior care nu se vindecă în 1–2 săptămâni
- [ ] Piciorul sau o parte din el este roșu, cald, umflat (posibil infecție sau osteoartropatie Charcot) • [ ] Aveți durere sevară, slăbiciune bruscă sau incapacitate de a merge
Articol realizat pe baza literaturii medicale internaționale , incluzând surse din: American Diabetes Association (Diabetes Care, Standards of Care 2024/2025), NIH/StatPearls, Mayo Clinic, PMC/National Institutes of Health, Frontiers in Neurology, Journal of Diabetes and Its Complications, Diabetes Control and Complications Trial (DCCT/EDIC), NeuroQuantology, Royal Australian College of General Practitioners (RACGP). Date statistice pentru România: studiu Bondar et al. (Maedica, 2018 — județul Bihor), Mititelu et al. (Journal of Diabetes and Its Complications, 2015 — 25.000 pacienți), Mihai et al. (PMC/NIH, 2024 — date naționale de spitalizare 2019), Romanian Journal of Neurology (2025).
Articol din seria „55 de articole de promovare a sănătății neuromusculare”.
Pentru informații suplimentare, ne puteți contacta la numărul de telefon 021 9979 sau pe adresa de email programari@clinicaeminescu100.ro.